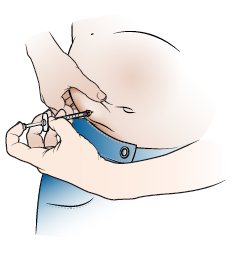
Как сделать подкожную инъекцию лекарства для разжижения крови с помощью предварительно заполненного шприца
Эта информация разъясняет, как подготовить и сделать подкожную инъекцию (укол) лекарства для разжижения крови с помощью предварительно заполненного шприца. Во всем этом материале мы используем слова “вы”, “ваш” и “себе” в отношении вас или вашего ребенка.
Вам нужно делать себе инъекции (уколы) лекарства для разжижения крови. Вы получите уже заполненные лекарством шприцы в вашей аптеке. Вы будете вводить лекарство в жировой слой под кожей с помощью маленькой, тонкой иглы.
Вы можете получить предварительно заполненный шприц с уже надетой на него иглой, или вам может понадобиться надеть ее самостоятельно. Если вы получили шприц без иглы, наденьте ее, выполнив инструкции из раздела “Подготовка инъекции”.
Вы потренируетесь готовить и делать себе инъекцию вместе с медсестрой/медбратом. Обращайтесь к этому материалу дома, когда будете делать себе инъекции первые несколько раз.
Информация о лекарстве
Лекарство: _______________________________________
Время введения лекарства: _________________________________
Доза и количество: ___________________________________
Подготовка инъекции
Надевание иглы:
Рисунок 1. Выбор места инъекции
Проведение инъекции
Рисунок 2. Введение инъекции
Рисунок 3. Введение иглы
Что делать, если что-либо коснулось иглы
Если вы используете шприц с предварительно надетой иглой, выбросьте его в контейнер для острых предметов. Начните процедуру заново с новым предварительно заполненным шприцем.
Нестероидные противовоспалительные препараты: список и цены
Нестероидные противовоспалительные препараты используются достаточно широко для подавления воспалительных процессов в организме. НПВП доступны в различных формах выпуска: таблетки, капсулы, мази. Они обладают тремя основными свойствами: жаропонижающими, противовоспалительными и болеутоляющими.
Лучший нестероидный противовоспалительный препарат может подобрать только врач, отталкиваясь от индивидуальных особенностей пациента. Самолечение в данном случае может быть чревато развитие серьезных побочных реакций или же передозировки. Предлагаем ознакомиться со списком препаратов. Рейтинг разработан на основании соотношения цена-качество, отзывов пациентов и мнения специалистов.
Как работают НПВП?
Нестероиды ингибируют агрегацию тромбоцитов. Терапевтические свойства объясняются блокадой фермента циклооксигеназы (ЦОГ-2), а также снижением синтеза простагландина. По мнению специалистов они оказывают влияние на симптомы заболевания, но не устраняют причину его возникновения. Поэтому не следует забывать о средствах, с помощью которых должны быть устранены первичные механизмы развития патологии.
Если у пациента обнаружена непереносимость НПВП, тогда они заменяются лекарствами других категорий. Часто в таких случаях применяют комбинацию противовоспалительного и болеутоляющего средства.
Как показывает практика, нецелесообразно заменять одно лекарство другим той же группы, если при приеме обнаруживается недостаточный терапевтический эффект. Удвоение дозы может привести только к клинически незначительному увеличению воздействия.
Классификация НПВП
Нестероидные противовоспалительные средства классифицируются в зависимости от того, являются ли они селективными для ЦОГ-2 или нет. Таким образом, с одной стороны, есть неселективные НПВП, а с другой – селективные ЦОГ-2.
Какие уколы делают в живот после операции
ВТЭ — венозные тромбоэмболии
МНО — международное нормализованное отношение
НМГ — низкомолекулярный гепарин
ТЭО — тромбоэмболические осложнения
ФП — фибрилляция предсердий
В США более 2,5 млн больных постоянно принимают антикоагулянты в связи с развитием у них венозных тромбоэмболий (ВТЭ), имплантацией в сердце механических клапанных протезов или фибрилляцией предсердий (ФП) [1]. Ежегодно примерно у 10% таких больных применение антикоагулянтной терапии временно прекращается в связи с выполнением инвазивных вмешательств. Для выбора приемлемой тактики ведения таких больных необходима оценка риска развития тромбоэмболий и тяжелых кровотечений в период выполнения вмешательства. Временное изменение антикоагулянтной терапии в период выполнения вмешательства в литературе на английском языке обычно обозначается термином «bridging therapy». Такое изменение терапии обычно включает парентеральное применение короткодействующих антикоагулянтов в период временного прекращения приема варфарина. Ниже представлен систематический подход к выбору тактики применения антикоагулянтной терапии в период выполнения инвазивных вмешательств.
Общепринятая тактика применения антикоагулянтной терапии в период выполнения инвазивного вмешательства у больных, длительно принимающих варфарин, отсутствует. Однако может быть полезен систематический подход к выбору такой тактики. При необходимости выполнения неотложного или экстренного вмешательства обычно нет времени для перевода больного на терапию другим антикоагулянтом на период выполнения вмешательства. Действие варфарина в таких случаях может быть устранено с помощью введения свежезамороженной плазмы и парентерального введения витамина К.
Если предполагаемое вмешательство относят к плановым, необходимо ответить на вопрос о необходимости прекращения приема антикоагулянта в период его выполнения. Следует отметить, что многие вмешательства можно безопасно выполнять без перерыва в применения антикоагулянтов. К ним, например, относят экстракцию зуба, биопсию костного мозга, эндоскопию (в том числе с биопсией слизистой оболочки), хирургические вмешательства по поводу катаракты, установку электрокардиостимулятора, венографию, дерматологические операции, а также аспирацию жидкости из полости суставов. Перед выполнением таких вмешательств интенсивность терапии варфарином обычно уменьшают для достижения более низкого терапевтического диапазона значений международного нормализованного отношения (МНО).
Если прием антикоагулянтов должен быть прекращен, следует оценить необходимость временного перехода на парентеральное введение антикоагулянта на период выполнения вмешательства. Такой переход не требуется у следующих больных: 1) с низким риском развития тромбоэмболических осложнений (ТЭО), включая больных с ФП и оценкой по шкале CHADS2 2 балла и менее в отсутствие ранее перенесенной тромбоэмболии и тромбов в полостях сердца; 2) при наличии имплантированного в аортальную позицию двустворчатого механического протеза в случае сохранения синусового ритма и в отсутствие ранее переносимых тромбоэмболий; 3) перенесших более 3 мес назад ВТЭ в отсутствие активных форм рака. У таких больных прием варфарина может быть прекращен за 4—5 дней до предполагаемого вмешательства. Утром в день выполнения вмешательства необходимо получить подтверждение того, что уровень МНО соответствует требуемому диапазону. Прием варфарина в таких случаях возобновляется в день выполнения вмешательства, как только будет достигнут гемостаз и больной сможет принимать препарат. Послеоперационные характеристики больного, которые следует учитывать при решении вопроса о возобновлении приема варфарина, включают необходимость выполнения дополнительного вмешательства и предполагаемое время его выполнения; применение препаратов, которые взаимодействуют с приемом варфарина, включая антибиотики; ограниченное потребление пищи. Следует учитывать необходимость более частого определения МНО. Кроме того, следует применять соответствующие механические и лекарственные методы профилактики ВТЭ до тех пор, пока в полном объеме не будет возобновлена антикоагулянтная терапия.
В ходе продолжающегося исследования Bridge Trial, которое финансируется Национальным институтом здоровья США, будет оцениваться безопасность и эффективность временного перевода больных с ФП на низкомолекулярный гепарин (НМГ) в период выполнения инвазивных вмешательств [2]. Предполагается, что в это исследование будут включены 3626 больных, и оно закончится в 2014 или 2015 г. Считается, что результаты этого исследования позволят ответить на вопрос о том, требуется ли в период выполнения инвазивного вмешательства временный перевод на НМГ больных с ФП и оценкой по шкале CHADS2 3 или 4 балл, у которых в анамнезе отсутствут инсульт или тромбоэмболия.
В тех случаях, когда риск развития тромбоэмболий расценивается как средний или высокий, считается обязательным временный перевод больного на парентеральный НМГ. По мнению экспертов, у больных, наблюдающихся амбулаторно, в таких случаях по возможности предпочтительно подкожное введение НМГ ввиду удобства дозирования, безопасности и невысокой стоимости такой терапии [3, 4]. При тяжелом нарушении функции почек (снижение клиренса креатинина до 15—30 мл/мин, что соответствует IV стадии хронической болезни почек) доза НМГ должна быть снижена; кроме того, в ходе терапии необходимо наблюдение за активностью анти-Xa [5]. У больных с хронической болезнью почек V стадии для таких целей следует применять внутривенные инфузии нефракционированного гепарина. После отмены варфарина суточную дозу НМГ начинают вводить сразу, как только МНО становится ниже терапевтического диапазона [6—8]. У больных с высоким риском развития ТЭО, у которых имплантированы механические клапанные протезы, в соответствии с клиническими рекомендациями НМГ вводится 2 раза в сутки [9, 10]. Во всех других случаях НМГ вводится однократно. Для того чтобы избежать остаточного действия НМГ в день выполнения хирургической операции, утром в день вмешательства, но до начала его выполнения, НМГ вводят в дозе, соответствующей 50% от рассчитанной суточной дозы [11]. После операции прием варфарина должен быть с осторожностью возобновлен при первой возможности. Гепарин можно вводить не ранее чем через 48 ч после завершения операции с целью снижения риска развития тяжелых кровотечений, причем следует учитывать возможность использования небольших доз гепарина [6—8, 12]. После хирургических операций, которые сопровождаются высоким риском развития тяжелых кровотечений, при возобновлении введения гепарина вначале следует ограничивать его использование профилактическими дозами, если вообще он может применяться в таких случаях. Внутривенное введение нефракционированного гепарина без болюсного введения имеет преимущества, которые состоят в быстром выведении препарата и возможности нивелирования его действия за счет введения протамина; в подобных случаях именно такой подход к терапии гепарином может быть предпочтительным. У больных с ВТЭ после операции приемлемо профилактическое применение НМГ. Причем варфарин и гепарин должны применяться одновременно в течение не менее 5 дней или до тех пор, пока МНО не будет соответствовать терапевтическому диапазону в зависимости. В зависимости от показаний и характера инвазивного вмешательства прием аспирина может быть прекращен за 1 нед до предполагаемого вмешательства.
У больных, ранее переносивших ВТЭ, в целом наблюдается общая тенденция к имплантации фильтра в нижнюю полую вену в качестве компонента тактики профилактики ТЭО в период выполнения инвазивного вмешательства [8]. У больных с остро или подостро развившейся ВТЭ плановое хирургическое вмешательство должно быть отложено до тех пор, пока продолжительность периода применения антикоагулянтов не достигнет 3 мес. Имплантация фильтра в нижнюю полую вену может быть рекомендована только больным, которым необходимо неотложное выполнение хирургического вмешательства в течение месяца после установления диагноза ВТЭ. Предпочтительной считается имплантация съемных фильтров, которые должны удаляться, как только исчезнет необходимость в их использовании.
При наличии в анамнезе тромбоцитопении, обусловленной применением гепарина, следует избегать введения любых препаратов гепарина. В качестве альтернативной терапии в таких случаях применяют такие короткодействующие прямые ингибиторы тромбина, как аргатробан, лепирудин или бивалирудин. Использование дезирудина представляется особенно привлекательным, поскольку его можно вводить подкожно, что позволяет наблюдать за больным в амбулаторных условиях. У больных с тромбоцитопенией, обусловленной применением гепарина, часто применяют фондапаринукс, но его применение в период выполнения инвазивных вмешательств представляется проблематичным ввиду большого периода полувыведения, который достигает 17—21 ч.
В целом риск развития кровотечений в период выполнения вмешательств в 2 раза превышает риск развития тромбозов. Относительно недавно была разработана шкала BleedMAP для оценки риска развития кровотечения в период выполнения инвазивного вмешательства [12]. При оценке с помощью этой шкалы 1 балл соответствует каждому из следующих факторов риска: кровотечение в анамнезе (Bleed), имплантированный в сердце механический клапанный протез (М), активная форма рака (А) и низкий уровень тромбоцитов в крови (P, от platelet; число тромбоцитов 150 000/мкл и менее). Несмотря на то что обоснованность применения такой шкалы пока не подвергалась оценке в ходе выполнения проспективного исследования, использование ее позволяет устанавливать риск развития кровотечения на основании клинических данных. Следует также отметить, что в настоящее время это единственная шкала, доступная для оценки риска развития кровотечения при использовании антикоагулянтов в период выполнения инвазивного вмешательства.
Отдельно рассматривают тактику антикоагулянтной терапии у больных, принимающих «новые» антикоагулянты. Дабигатрана этексилат (прадакса) пероральный прямой ингибитор тромбина, который был одобрен Администрацией США по контролю за качеством пищевых продуктов и лекарственных препаратов к применению с целью профилактики инсульта у больных с ФП неклапанной природы [13]. Период достижения максимального эффекта после приема дабигатрана составляет около 1 ч, период полувыведения препарата достигает примерно 15 ч, а выводится он преимущественно (около 80%) через почки. Ривароксабан (ксарелто) — пероральный прямой ингибитор Ха-фактора, который также был одобрен Администрацией США по контролю за качеством пищевых продуктов и лекарственных препаратов к применению с целью профилактики инсульта у больных с ФП неклапанной природы [14], а также для профилактики ВТЭ после протезирования крупных суставов. Ривароксабан метаболизируется в печени (33%) и выделяется через почки (66%). Период полувыведения составляет от 7 до 11 ч.
По мнению экспертов, тактика ведения больных, принимающих дабигатран или ривароксабан, более консервативна, чем рекомендации производителей этих антикоагулянтов, что обусловлено несколькими причинами [15]. Во-первых, частота развития тромбоэмболий в период выполнения инвазивных вмешательств низкая (1%). Во-вторых, после приема как дабигатрана, так и ривароксабана их действие начинается быстро (в течение 1—2 ч), причем период полувыведения обоих препаратов достаточно большой. В-третьих, для дабигатрана отсутствует антидот. Были получены данные о том, что применение концентрата протромбинового комплекса приводит к нивелированию действия ривароксабана у здоровых добровольцев [16].
Прежде всего следует оценить риск развития кровотечения, связанный с определенным типом хирургического вмешательства и определенным типом анестезии (например, спинномозговой). В любом случае оперирующий хирург и анестезиолог должны знать о том, что больной принимает «новый» антикоагулянт. Необходимо также повторно определить клиренс креатинина для того, чтобы убедиться в правильности применяемой дозы. Если вмешательство носит неотложный или экстренный характер, следует предполагать повышенный риск развития кровотечения, и такой риск должен быть сопоставлен с возможными последствиями отсрочки вмешательства. Механические вмешательства, направленные на остановку кровотечения, включают прошивание сосуда, его клипирование, сдавление области кровотечения, охлаждение, прижигание и местное применение тромбина. При массивных кровотечениях решение об использовании таких кровеостанавливающих средств, как концентрат протромбинового комплекса, антиингибиторный коагулянтный комплекс со стандартной активностью (Factor Eight Inhibitor Bypass Activity) или рекомбинантный фактор VIIa, должно приниматься с учетом риска развития тромботических осложнений [15, 16].
При плановых вмешательствах у больных, принимающих «новые» антикоагулянты, в первую очередь следует оценить клиренс креатинина. У больных с клиренсом креатинина 50 мл/мин и более до вмешательства рекомендуется прекращение приема антикоагулянта на период, соответствующий 4—5 периодам полувыведения препарата. У больных с клиренсом креатинина менее 50 мл/мин продолжительность периода прекращения приема препарата должна быть увеличена еще на 2 дня. Перед выполнением хирургических операций, которые сопровождаются высоким риском развития кровотечений, нормальное активированное частичное тромбопластиновое время или тромбиновое время свидетельствует о достаточной элиминации дабигатрана. В настоящее время нет доступных лабораторных анализов для подтверждения полной элиминации ривароксабана. В большинстве случаев перевод больного на применение гепарина в период выполнения инвазивного вмешательства обычно не показан. После операции необходимо вновь убедиться в достаточной функции почек. Возобновление приема дабигатрана и ровероксабана должно быть отложено на 48 ч, причем их применение возможно только при подтверждении полной остановки кровотечения. Следует отметить, что в течение 1—2 ч после возобновления приема дабигатрана и ривароксабана у больного будет достигнут полный антикоагулянтный эффект. Если у больного имеется высокий риск развития кровотечения или в ближайшее время предполагается выполнение дополнительных вмешательств, по мнению экспертов, целесообразно применение стандартной антикоагулянтной терапии, действие которой может быть при необходимости устранено.
В настоящее время исследователями предоставлены данные о 4591 больных с ФП неклапанной природы, которые в ходе выполнения исследования рандомизированно распределялись в группу приема дабигатрана (по 110 или 150 мг 2 раза в сутки) или группу применения варфарина [17]. Дабигатран и варфарин отменяли в среднем за 2 и 4 сут до вмешательства соотв. Время возобновления приема антикоагулянтов после вмешательства определял лечащий врач. Частота развития кровотечений в течение 30 дней статистически значимо не различалась между группами (в группе приема дабигатрана 110 мг 2 раза в сутки, в группе приема дабигатрана по 150 мг 2 раза в сутки и группе применения варфарина такая частота достигала 3,8, 5,1 и 46% соотв.), но в целом была в 2 раза выше, чем ранее сообщалось для терапии варфарином. Частота развития ТЭО была низкой и составляла примерно 1% в каждой группе. Несмотря на важность таких данных, следует отметить недостатки указанной статьи: вторичность выполненного анализа, изменение тактики лечения в ходе выполнения исследования, отсутствие стандартизованного подхода к антикоагулянтной терапии (особенно при решении вопроса о возобновлении ее после вмешательства) и отсутствие стандартного определения «большого» вмешательства. На самом деле менее 17% выполненных в ходе исследования вмешательств с точки зрения практикующих врачей могли быть отнесены к «большим». По мнению экспертов, до получения дополнительных данных о частоте развития кровотечений у больных, перенесших «большие» вмешательства, подход к определению тактики применения антикоагулянтов в период выполнения вмешательств должен оставаться консервативным.
Более того, в своей практике эксперты избегают использования дабигатрана и ривароксабана в случаях установки катетеров в канал спинного мозга и/или эпидурально либо в глубокое сплетение в связи с повышенным риском развития гематом. После удаления катетеров, установленных в канал спинного мозга либо глубокое сплетение и/или в периферические участки нервной системы, возобновление приема дабигатрана и ривароксабана должно быть отложено на 24 ч.
Следует также отметить, что у длительно принимающих антикоагулянты больных с активными формами рака имеется предрасположенность к развитию как тромбозов, так и кровотечений. Терапия антикоагулянтами в таких случаях усложняется в связи с применением химиотерапии, установлением центральных венозных катетеров, наличием цитопений, применением гормональных средств, лекарственными взаимодействиями, а также вариабельностью режима питания и рациона. Результаты недавно выполненного исследования [18] свидетельствуют о том, что в период выполнения инвазивных вмешательств в подгруппе больных с активными формами рака (n=493) по сравнению с подгруппой больных, у которых не было рака (n=1589), частота развития ВТЭ и тяжелых кровотечений была статистически значимо выше: ВТЭ развивались у 1,2 и 0,2% больных соотв., а тяжелые кровотечения — у 3,4 и 1,7% больных соотв. Это различие в основном было обусловлено данными о больных, которые применяли антикоагулянты по поводу ВТЭ, обусловленные раком. У таких больных в период выполнения инвазивных вмешательств эксперты рекомендуют более частый перевод на терапию НМГ в достаточных дозах. Последняя доза НМГ, вводимая за 24 ч до вмешательства, должна составлять 50% от общей суточной дозы препарата. После вмешательства применение НМГ должно ограничиваться введением профилактических доз до тех пор, пока не будет получено подтверждение полной остановки кровотечения. Использования терапевтических доз НМГ следует избегать в течение 48 ч после вмешательства с целью предотвращения тяжелых кровотечений. У многих больных с ВТЭ, обусловленными раком, длительно применяют НМГ.
Гепарин уколы : инструкция по применению
Лекарственная форма
Раствор для инъекций, 5000 МЕ/мл
Состав
1 мл раствора содержит
активное вещество: гепарин натрия 5000 МЕ,
вспомогательные вещества: бензиловый спирт – 9,0 мг, натрия хлорид, вода для инъекций.
Описание
Бесцветная или светло-желтого цвета прозрачная жидкость
Фармакотерапевтическая группа
Препараты, влияющие на кроветворение и кровь. Антикоагулянты прямые. Гепарин.
Фармакологические свойства
Фармакокинетика
После подкожного введения ТCmax- 4-5 ч. Связь с белками плазмы крови – до 95 %, объем распределения очень маленький – 0,06 л/кг (не покидает сосудистое русло из-за сильного связывания с белками плазмы крови). Гепарин не проникает через плаценту и в грудное молоко. Интенсивно захватывается эндотелиальными клетками и клетками мононуклеарно-макрофагальной системы (клетками ретикуло-эндотелиальной системы), концентрируется в печени и селезенке. При ингаляционном способе введения (вдыхании) поглощается альвеолярными макрофагами, эндотелием капилляров, больших кровеносных и лимфатических сосудов: эти клетки являются основным местом депонирования гепарина, из которого о постепенно высвобождается, поддерживая необходимую концентрацию в плазме крови.
Метаболизируется в печени с участием N-десульфамидазы и гепариназы тромбоцитов, включающейся в метаболизм гепарина на более поздних этапах. Участие в метаболизме тромбоцитарного фактора IV (антигепаринового фактора), а также связывание гепарина с системой макрофагов объясняют быструю биологическую инактивацию и кратковременность действия. Десульфатированные молекулы под воздействием эндогликозидазы почек превращаются в низкомолекулярные фрагменты. Период полувыведения гепарина – 1-6 ч (в среднем – 1,5 ч); увеличивается при ожирении, печеночной и/или почечной недостаточности; уменьшается при тромбоэмболии легочной артерии, инфекциях, злокачественных опухолях. Выделяется почками, преимущественно в виде неактивных метаболитов, и только при введении высоких доз возможно выведение (до 50 %) в неизмененном виде. Не выводится посредством гемодиализа.
Фармакодинамика
Антикоагулянт прямого действия, относится к группе среднемолекулярных гепаринов, замедляет образование фибрина. Антикоагулянтный эффект обнаруживается in vitro и in vivo, наступает непосредственно после внутривенного применения.
Механизм действия гепарина основан прежде всего на связывании его с антитромбином III – ингибитором активированных факторов свертывания крови: тромбина, IXа, Xа, XIа, XIIа (особенно важной является способность ингибировать тромбин и активированный фактор Х). Гепарин нарушает переход протромбина в тромбин, угнетает тромбин и останавливает образование фибрина из фибриногена, а так же в некоторой степени уменьшает агрегацию тромбоцитов.
Увеличивает почечный кровоток; повышает сопротивление сосудов мозга, уменьшает активность мозговой гиалуронидазы, активирует липопротеинлипазу и обладает гиполипидемическим действием.
Гепарин снижает активность сурфактанта в легких, подавляет чрезмерный синтез альдостерона в коре надпочечников, связывает адреналин, модулирует реакцию яичников на гормональные стимулы, усиливает активность паратгормона. В результате взаимодействия с ферментами может увеличивать активность тирозингидроксилазы мозга, пепсиногена, ДНК-полимеразы и снижать активность миозиновой АТФазы, пируваткиназы, РНК-полимеразы, пепсина.
У больных с ишемической болезнью сердца (в комбинации с ацетилсалициловой кислотой) снижает риск развития острых тромбозов коронарных артерий, инфаркта миокарда и внезапной смерти. Уменьшает частоту повторных инфарктов и летальность больных, перенесших инфаркт миокарда.
Дефицит антитромбина III в плазме или в месте тромбоза может снизить антитромботический эффект гепарина.
Показания к применению
— лечение тромбоэмболических нарушений, таких как тромбоз глубоких вен, острая артериальная эмболия или тромбоз, тромбофлебит, эмболия коронарных сосудов
— профилактика тромбоза глубоких вен
— профилактика тромбоэмболии коронарных артерии у больных подверженных данной патологии
— профилактика свертывания крови во время операций с использованием экстракорпоральных методов кровообращения, при проведении гемодиализа
Способ применения и дозы
ГЕПАРИН назначать в виде струйных или прерывистых внутривенных или подкожных инъекций. Перед назначением препарата следует определить время свертывания крови, тромбиновое и активированное парциальное тромбопластиновое время, количество тромбоцитов. Для разведения ГЕПАРИНА использовать только 0,9 % раствор натрия хлорида.
Взрослым при остром тромбозе лечение начинать с внутривенного введения 10000 – 15000 МЕ ГЕПАРИН под контролем свертываемости венозной крови, тромбинового и активированного парциального тромбопластинового времени. После этого по 5000 – 10000 МЕ ГЕПАРИНА вводить каждые 4-6 часов. При этом адекватной считается доза ГЕПАРИНА, при которой время свертывания крови увеличивается в 2,5-3 раза, а активированное парциальное тромбопластиновое время – в 1,5-2 раза.
Для профилактики острого тромбоза ГЕПАРИН вводить подкожно по 5000 МЕ каждые 6-8 часов. При первой фазе синдрома диссеминированного внутрисосудистого свертывания крови (ДВС) у взрослых гепарин назначать подкожно длительное время в суточной дозе 2500-5000 МЕ под контролем тромбинового времени. За 1-2 суток до отмены ГЕПАРИНА суточную дозу постепенно снижать.
Непрерывная внутривенная инфузия является наиболее эффективным способом применения гепарина, лучшим, чем регулярные (периодические) инъекции, так как обеспечивает более стабильную гипокоагуляцию и реже вызывает кровотечения.
При проведении экстракорпорального кровообращения вводят в дозе 140- 400 МЕ/кг или по 1500-2000 МЕ на 500 мл крови. При гемодиализе вначале вводят внутривенно 10000 МЕ, затем в середине процедуры – еще 30000-50000 МЕ. Для лиц пожилого возраста, особенно женщин, дозы должны быть снижены.
Детям ГЕПАРИН вводят внутривенно капельно: от 3 до 6 лет – 600 МЕ/кг в сутки, от 6 до 15 лет – 500 МЕ/кг в сутки под контролем АЧТВ.
Побочные действия
Наиболее частые побочные явления – кровотечение, обратимые изменения
активности печеночных ферментов, обратимая тромбоцитопения и различные кожные реакции. Имеются отдельные сообщения о генерализованных аллергических реакциях, некрозе кожи и приапизме.
ГЕПАРИН может вызвать тромбоцитопению напрямую или опосредованно
путем выработки тромбоцит-агрегирующих антител. Эти явления обратимы после отмены препарата.
тромбоцитопения тип I
Тромбоцитопения тип II, вероятно иммуноаллергической природы. В некоторых случаях тромбоцитопения типа II сопровождается венозной или артериальной тромбозами.
— артериальные тромбозы, сопровождающиеся развитием гангрены, инфаркта миокарда, инсульта
— кальцификация мягких тканей
— остеопороз, спонтанные переломы костей
— увеличение активности «печеночных» трансаминаз
— ангионевротический отек и анафилактоидные реакции