Рекомендации по УЗИ легких в медицине внутренних болезней. Часть вторая
Авторы: Natalia Buda, Wojciech Kosiak, Marcin Wełnicki, Agnieszka Skoczylas, Robert Olszewski, Jakub Piotrkowski, Szymon Skoczyński, Elżbieta Radzikowska, Ewa Jassem, Elżbieta Magdalena Grabczak, Piotr Kwaśniewicz, Gebhard Mathis, Tudor P. Toma
▣ Интерстициальные заболевания легких, связанные с фиброзом легких
Легочные патологии, связанные с уплотнениями ткани легкого
▣ Субплевральные злокачественные поражения
Ультразвуковая оценка функции диафрагмы у пациентов с хронической обструктивной болезнью легких (ХОБЛ) может оказаться полезной при прогнозировании терапевтической эффективности (например, неинвазивной вентиляции (НИВ)).
Ультрасонография позволяет оценить характеристики движения диафрагмы, такие как амплитуда, сила и скорость сокращения, особые модели движения и изменения толщины диафрагмы во время вдоха.
Публикации ясно указывают на то, что прикроватное ультразвуковое исследование легких, проводимое обученными клиницистами, является лучшим решением, чем транспортировка пациента в отделение радиологии для проведения там ультразвукового исследования легких. У клинициста есть данные из истории болезни пациента и его физикального обследования, а также сведения о текущем состоянии пациента, которые влияют на точность окончательного диагноза.
Методика проведения ультразвукового исследования легких у пациентов с внутренними болезнями представлена на рисунке 1.
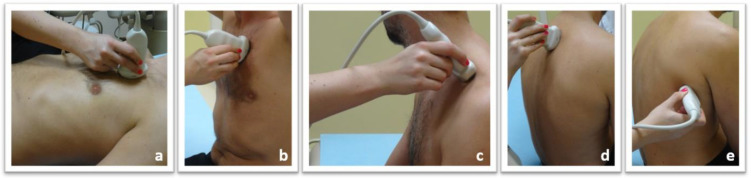
Рисунок 1 : Техника УЗИ легких у пациентов: Ультразвуковое исследование легких проводится с помощью конвексного и линейного датчика в положении лежа на спине и / или сидя: (а) сканирование передней грудной стенки в положении лежа на спине; (b) сканирование передней грудной стенки в сидячем положении; (c) оценка выступов через надключичную ямку; (d) оценка задней грудной стенки в положении сидя; (e) оценка заднебоковой стенки грудной клетки в положении сидя.
Дополнительные предложения экспертов
Конвексные (или, возможно, микроконвексные, или секторные) и линейные датчики рекомендуются при обследовании пациента в стабильном клиническом состоянии. Пациента можно обследовать в положении сидя или лежа (за исключением пациентов в вынужденном положении или с ортопноэ, у которых обследование проводится в сидячем или полусидячем положении).
Практические аспекты ультразвукового исследования легких
В литературе есть много предлагаемых протоколов УЗИ легких. Некоторые из них предназначены для быстрой оценки состояния пациента с острой одышкой (например, протокол BLUE), в то время как другие используются для полуколичественной оценки легочной недостаточности у пациентов с сердечной недостаточностью (сканирование протокола 28, также используется у пациентов, находящихся на гемодиализе, или его модификации). Авторы данного документа предлагают придерживаться следующих общих принципов экспертизы:
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
При анализе полученного ультразвукового изображения в первую очередь ответьте на следующие вопросы:
Примерные ультразвуковые изображения вместе с кратким описанием показаны на рисунках 2-6.
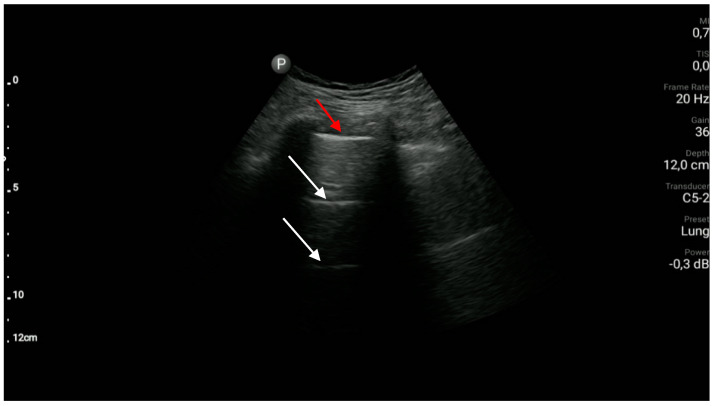
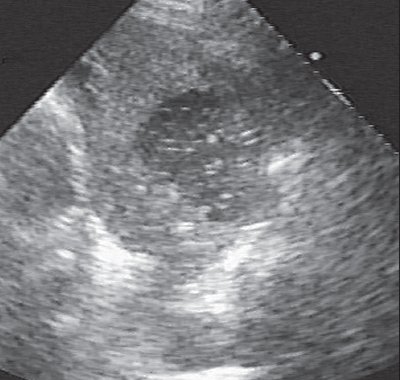
Рисунок 2 : Нормальная плевральная линия (красная стрелка) и артефакты А-линии (белые стрелки).
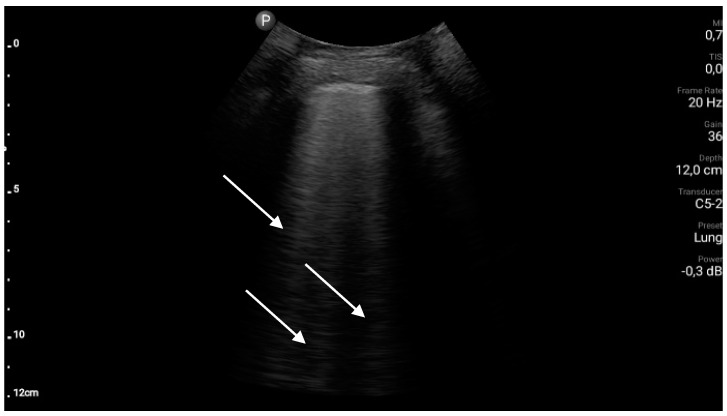
Рисунок 3 : Артефакты B-линии (белые стрелки).
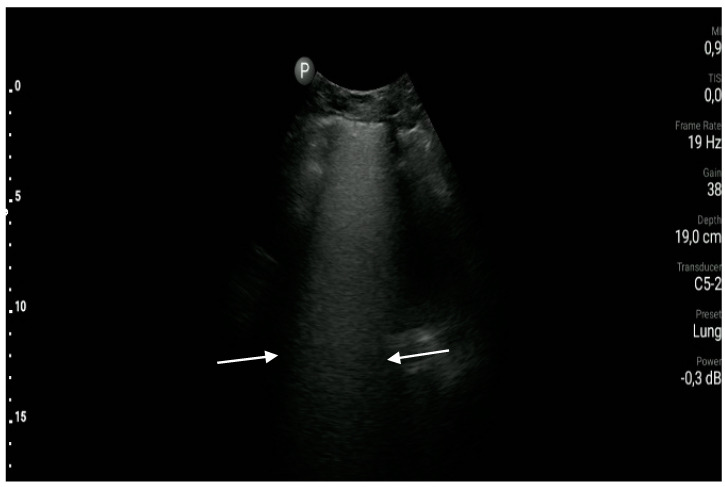
Рисунок 4 : Так называемое «белое легкое», значительное количество B-линий, которые нельзя визуализировать отдельно (область между белыми стрелками).
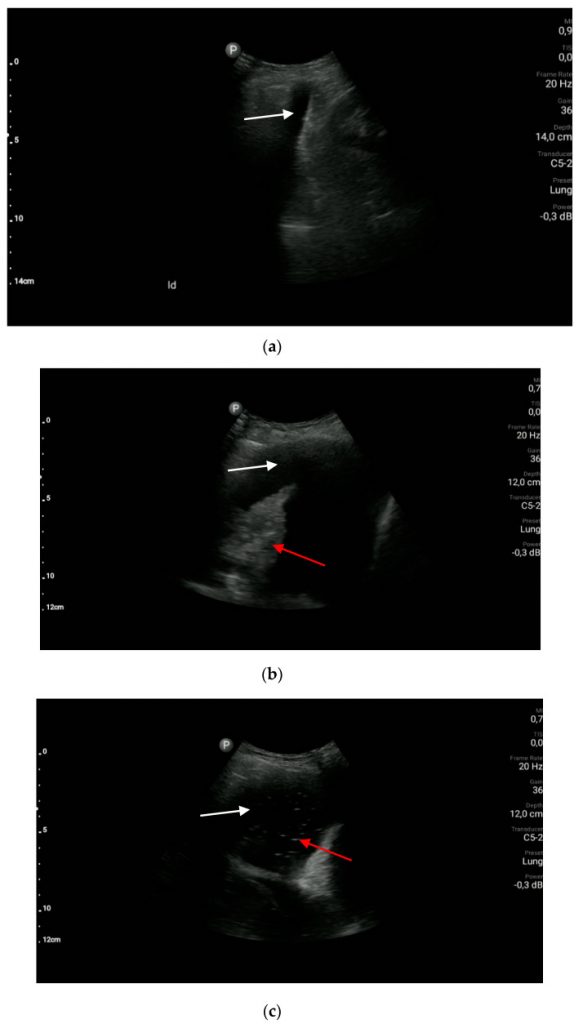
Рисунок 5 : Плевральный выпот: (а) небольшое количество безэховой жидкости (белая стрелка); (b) большое количество безэховой жидкости (белая стрелка) и ателектаз (красная стрелка); (c) большое количество жидкости (белая стрелка) и гиперэхогенные включения (красная стрелка), свидетельствующие об эмпиеме плевры.
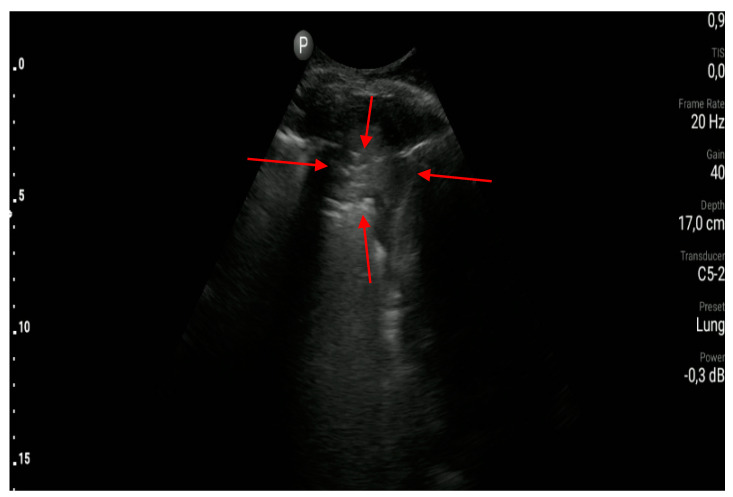
Рисунок 6 : Субплевральное уплотнение (между красной стрелкой).
Что показывает УЗИ легких
УЗИ легких – это неинвазивный информативный метод оценки состояния органов грудной клетки, при его проведении специалист ультразвуковой диагностики может детально рассмотреть состояние обоих легких, бронхов и плевральной полости.В статье Вы найдете ответы на такие вопросы, как можно ли на УЗИ увидеть воспаление легких и пневмонию, где можно пройти такое исследование, как оно делается и какие опасности таит.
Что показывает УЗИ легких у взрослых
Чаще всего исследование назначается для уточнения данных, полученных при рентгенографии, но не менее часто врач может назначить исследование при таких симптомах:
Часто можно услышать от пациентов вопрос, показывает ли УЗИ легких пневмонию или виден ли туберкулез на экране УЗИ-аппарата. Итак, с помощью ультразвуковой диагностики грудной клетки можно распознать такие патологии:
Как делают УЗИ легких
Для проведения исследования не требуется предварительная подготовка, его можно делать в любое время суток. что покажет УЗИ легких совершенно не зависит от времени приема пищи или от того курили ли Вы недавно. УЗИ легких женщинам и мужчинам делают одинаково. Большим преимуществом исследования является то, что оно безопасно как для детей так и для беременных женщин.
На рентгенографии нередки случаи, когда осевший в легком дым от недавнего курения принимают за патологию и назначают дополнительные исследования, в том числе повторную лучевую нагрузка, которая опасна для человека в больших количествах.
Все аппараты имеют одинаковый принцип действия и конструкцию, поэтому человеку необходимо лечь на кушетку, а врач специальным датчиком будет водить по области грудной клетки во всех ракурсах рассматривая показания. Также он может попросить пациента сделать глубокий вдох, задержать дыхание или повернуться набок – все это необходимо для получения наиболее полной информации о состоянии легких и прилегающих тканей.
Расшифровка УЗИ легких
Что покажет УЗИ сильно зависит от квалификации и опыта врача, который проводит исследование, поэтому по одному лишь результату этого исследования какой-либо диагноз не ставится, назначаются дополнительные исследования.
Пациенту стоит просить врача, который проводит диагностику, чтобы тот выдал не только лист заключения со своей оценкой увиденного, но и фото с прибора для подтверждения.
Для качественной и точной оценки состояния легких и плевральной области обращайтесь в медицинский центр “Амадей Клиник” в Гомеле. Мы предлагаем качественную услугу УЗИ легких с использованием современного оборудования, наши врачи опытные и имеют все необходимые допуски для проведения данной диагностики, кроме этого, мы проводим умеренную экономическую политику и у нас Вы найдете доступные цены на все. Для изучения предлагаемой нами услуги или записи переходите на эту страницу.
Выводы
УЗИ легких у взрослых может с высокой точностью выявить различные аномалии, что показывает его высокую информативность. На более ранних моделях оборудования достичь такой высокой точности было сложно, поэтому исследование не являлось очень популярным, но в нынешних условиях оно очень помогает оценить состояние здоровья пациента без лишнего облучения, в короткий промежуток времени.
Рекомендации по УЗИ легких в медицине внутренних болезней. Часть первая
Авторы: Natalia Buda, Wojciech Kosiak, Marcin Wełnicki, Agnieszka Skoczylas, Robert Olszewski, Jakub Piotrkowski, Szymon Skoczyński, Elżbieta Radzikowska, Ewa Jassem, Elżbieta Magdalena Grabczak, Piotr Kwaśniewicz, Gebhard Mathis, Tudor P. Toma
Введение
Прогресс, достигнутый с момента публикации первых рекомендаций по использованию УЗИ легких во внутренней медицине POLLUS-IM 2018, требует их обновления.
Последний систематический обзор соответствующей литературы был завершен в августе 2017 года, к ним 275 оригинальных статей были проанализированы дополнительно. В период с августа 2017 года по октябрь 2019 года были опубликованы 253 новые оригинальные статьи, посвященные использованию УЗИ легких у взрослых пациентов, не проходивших лечение в отделениях интенсивной терапии.
Необходимость обновления рекомендаций коррелирует с быстро растущей группой врачей, которые проводят ультразвуковые исследования легких (УЗИ) в своей повседневной клинической практике. Рабочая группа, занимающаяся обновлением рекомендаций, представляет собой многопрофильную команду, состоящую из 11 специалистов в области внутренней медицины, пульмонологии, кардиологии, гериатрии, радиологии и педиатрии. Также были задействованы два специалиста по УЗИ легких, которые контролировали процесс обновления.
Материалы и методы
Процесс формулирования рекомендаций состоял из следующих последовательных этапов:
Два независимых супервайзера наблюдали за ходом каждого этапа. Процесс подготовки рекомендаций сопровождался методистом и библиотекарем.
Систематический обзор литературы проводили независимо 13 человек. Соответствующие публикации искали в следующих базах данных: PubMed, OVID, Embase и Medline.
Анализ литературы включал проспективные, ретроспективные и наблюдательные исследования, а также метаанализы с их полными текстами или аннотациями, опубликованными на английском языке до ноября 2019 года.
Критериями исключения для выбора исследований были отчеты о случаях, обзоры (кроме метаанализов), письма в редакцию и публикации по педиатрии, неонатологии, анестезиологии и хирургии.
База данных, подготовленная для предыдущей версии рекомендаций, пополнилась 253 новыми публикациями. Первоначальный отбор публикаций проводился на основе проверки названий и аннотаций с последующим анализом полных текстов.
При анализе достоверности литературных данных учитывались следующие параметры: возраст, пол, количество обследованных пациентов, однородность групп пациентов, участвующих в исследовании, критерии включения и исключения, тип публикации (проспективная, ретроспективная, метаанализ), чувствительность и специфичность используемого метода, истинно положительные, ложноположительные, истинно отрицательные, ложноотрицательные результаты и метод визуализации, признанный золотым диагностическим стандартом.
| Оценка | Интерпретация |
| А | Высокая – данные нескольких метаанализов, маловероятно, что дальнейшие исследования повлияют на достоверность эффективности или точности метода. |
| В | Умеренная – данные отдельных крупных нерандомизированных исследований, дальнейшие тестирования могут оказать существенное влияние на достоверность эффективности или точности метода. |
| С | Низкая или очень низкая – согласованное мнение экспертов и/или данные небольших исследований, ретроспективных исследований, регистров, серий случаев или отчетов о случаях, весьма вероятно, что дальнейшее тестирование окажет важное влияние на достоверность эффективности или точность метода. |
Рекомендации
Плевральная полость:
2. Легкие:
▣ Легочные патологии, связанные с интерстициальным поражением легких
▣ Кардиогенный отек легких и сердечная недостаточность
▣ Оценка и мониторинг диализных пациентов
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Роль и возможности ультразвукового исследования легких у пациентов с коронавирусной пневмонией
В обзорной статье обсуждается роль ультразвукового исследования (УЗИ) легких в диагностике пневмоний. Рассматриваются характерные ультразвуковые признаки пневмонии, в том числе коронавирусной этиологии. Обсуждается применение этого метода для ранней диагностики и мониторинга состояния пациентов в условиях пандемии COVID-19.
Ультразвуковое исследование (УЗИ) легких демонстрирует высокую диагностическую ценность в оценке различных заболеваний легких и по чувствительности и специфичности превосходит рентгенологическое исследование органов грудной клетки (РОГК) [1]. Многие исследователи приводят данные о том, что УЗИ по точности в диагностике пневмонии может конкурировать с компьютерной томографией (КТ) [2]. R. Copetti в своем обращении к медицинскому сообществу назвал УЗИ легких стетоскопом нового тысячелетия и призвал использовать этот метод в обычной практике [3]. В период пандемии СOVID-19, когда необходимо минимизировать прямой контакт врача и пациента в виду высокой контагиозности вируса, данный призыв обретает новый смысл. С помощью УЗИ легких можно контролировать течение пневмонии непосредственно у постели больного, в том числе находящегося на ИВЛ. Этот метод может быть использован при обследовании беременных женщин ввиду отсутствия ионизирующего излучения [4].
В статье проанализирован опыт зарубежных коллег и наши собственные данные и обсуждается возможность применения УЗИ легких для визуализации патологических изменений, вызванных SARS-CoV-2.
В настоящее время недостаточно данных, чтобы судить об информативности УЗИ легких при COVID-19. Но, учитывая предшествующий опыт использования УЗИ легких для диагностики различных заболеваний легких, включая вирусную пневмонию, можно утверждать, что это вопрос времени [5]. Сообщается, что при помощи УЗИ можно выявить начальные признаки поражения легких, вызванного SARS-CoV-2, что особенно актуально при сортировке пациентов в приемном отделении. Нарастание интенсивности интерстициальных изменений до «белого» легкого может быть предиктором интубации и перевода пациента на принудительную искусственную вентиляцию легких (ИВЛ). В таких случаях УЗИ легкого позволяет сократить время принятия решения, что весьма важно, учитывая стремительность ухудшения состояния таких больных. В отчете по СOVID-19 Итальян ской ассоциации скорой̆ и неотложной̆ медицины УЗИ легких рассматривается как рутинный методу исследования, превосходящий по информативности РОГК. По мнению авторов, раннее начало CPAP терапии дает хорошие результаты у пациентов с интерстициальными изменениями без множественных задне-базальных консолидаций на УЗИ легких [6]. Однако, несмотря на активное использование УЗИ легких у пациентов с поражением легких при COVID-19, нужно помнить о том, что визуализация – это часть информации, которая должна быть интегрирована в клинический контекст.
Техника и алгоритм исследования легких при диагностике пневмонии
Исследование легких предпочтительно выполнять конвексным датчиком с частотой 3-5 МГц ввиду оптимальной глубины сканирования (12-18 см) и высокой разрешающей способности, позволяющей одномоментно визуализировать большую площадь исследуемой области. Допустимо использование линейного либо секторного (кардиологического) датчика.
В зависимости от тяжести состояния пациента исследование можно проводить в положении сидя или лежа. Если пациент находится на ИВЛ или в прон-позиции, необходимо сканировать доступные участки грудной клетки и отметить особенности исследования в протоколе. При проведении УЗИ легких с целью диагностики пневмонии грудная клетка условно делится на 12 зон. Справа и слева поверхность грудной клетки разделена на переднюю, боковую и заднюю зоны, каждая из которых в свою очередь разделена на верхнюю и нижнюю области. Принцип зонирования и анатомические ориентиры представлены в табл. 1 [7].
| Поверхность | Вертикальные границы | Зоны | Горизонтальные границы |
|---|---|---|---|
| Примечание: слева в передне-нижней зоне нижняя граница исследования представлена тенью сердца | |||
| Передняя | От парастернальной до передней подмышечной линии | Верхняя Нижняя | От надключичной области до IV ребра От IV ребра до диафрагмального синуса |
| Боковая | От парастернальной до передней подмышечной линии | Верхняя Нижняя | От подмышечной ямки до IV ребра От IV ребра до диафрагмального синуса |
| Задняя | От задней подмышечной до паравертебральной линии | Верхняя Нижняя | От II ребра до нижнего угла лопатки От нижнего угла лопатки до диафрагмального синуса |
Датчик устанавливают перпендикулярно ребрам меткой вверх и получают стандартное изображение: поперечные срезы двух близлежащих ребер, дающих анэхогенные темные тени, между которыми визуализируются яркая гиперэхогенная плевральная линия и находящаяся под ней паренхима легкого [8]. При наличии патологических изменений для более подробной визуализации датчик устанавливают вдоль межреберного промежутка.


Оцениваемые признаки и возможные изменения в норме и при пневмонии представлены в табл. 2 [9,10] и на рис. 1 и 2 (из личного архива).
Выявленные УЗ изменения вносятся в протокол исследования. На рис. 3 приведен протокол УЗИ легких пациента с пневмонией, верифицированной с помощью компьютерной томографии, а на рис. 4 – данные визуализирующих методов исследования (из личного архива).
Поскольку COVID-19 быстро распространяется, растет интерес к роли визуализирующих методов исследования для скрининга, диагностики и ведения пациентов с предполагаемой или подтвержденной вирусной инфекцией. В медицинском сообществе с каждым днем появляется все больше данные о проводимых исследованиях в области визуализации при COVID-19. Растет число публикаций, в которых обсуждаются результаты КТ и УЗИ легких у пациентов с вирусной пневмонией, что помогает врачам улучшить понимание этой болезни. Согласно публикациям международных экспертов, высокая контагиозность SARS-CoV-2 и риск транспортировки нестабильных пациентов с гипоксемией и нарушенной гемодинамикой ограничивают возможность проведения КТ. УЗИ легких позволяет получить результаты, сходные с таковыми КТ органов грудной клетки и превосходит РОГК по надежности в диагностике пневмонии и/или острого респираторного дистресс синдрома при коронавирусной инфекции [11].
Впервые данные УЗИ легких у 20 пациентов с коронавирусной пневмонией были представлены специалистами из Китая. Ими же были описаны и основные признаки болезни. Авторы указывают, что в большинстве случаев изменения определяются с обеих сторон в задне-базальных отделах легких, а наибольшее количество В-линий отмечается локально в области очага [12]. Ультразвуковыми признаками поражения легких при COVID-19 были следующие: (1) утолщение, неравномерность плевральной линии; (2) различные варианты В-паттернов – фокусные, сливные или мультифокальные В-линии; (3) консолидации – субплевральные, лобарные, возможно, с аэробронхограммами (яркими гиперэхогенными элементами, представляющими собой включения воздуха в бронхиолах); (4) небольшой плевральный выпот (редко). На основании полученных данных можно выделить стадии пневмонии, вызванной SARS-CoV-2: начальная стадия – неравномерно распределенные фокусные В-линии; стадия прогрессирования – альвеолярно-интерстициальный синдром; стадия разрешения – появление А-линий в зоне поражения.
Множественные или сливные B-линии являются следствием инфекционно-воспалительного процесса, поражающего интерстиций (более выраженные в периферических отделах легких) и соответствуют феномену «матового стекла» на КТ. Нерегулярность плевральной линии появляется при распространении воспаления на субплевральные области, а консолидация отражает поражение альвеол. Степень поражения интерстиция и альвеол коррелирует со степенью функциональных нарушений [13,14]. При обследовании пациентов с возможной вирусной пневмонией необходимо сопоставлять результаты УЗИ с клинической картиной и обсуждать альтернативные процессы, которые могут привести к появлению ультразвуковых признаков поражения интерстиция легких. Другие авторы предлагают балльную шкалу оценки тяжести пневмонии, вызванной SARS-CoV-2, по данным УЗИ легких [15]. Степень поражения легких можно оценить полуколичественно в баллах (от 0 до 3) для каждой из 12 исследованных областей: 0 – норма; 1 – три B-линии и более в одной области; 2 – множественные В-линии («белое легкое»); 3 – консолидация [11,16,17].
Необходимо помнить о мерах предосторожности при работе в сложившейся эпидемиологической ситуации. Для работы в красной зоне предпочтительно использовать портативный УЗ аппарат с минимальным количеством аксессуаров, что позволяет облегчить его дезинфекцию после пребывания в зоне заражения. Для защиты корпуса предлагается использование полиэтиленовых чехлов и защитных оболочек для датчика и кабеля. Дезинфекция аппарата производится до и после посещения больного по правилам, предписанным в руководствах [18]. Для минимизации риска заражения медицинского персонала УЗИ выполняется быстро по предварительно выверенному алгоритму. При наличии изменений производится запись с последующим анализом данных в безопасной зоне.
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Введение
В настоящее время ультразвуковое исследование (УЗИ) является одним из основных методов диагностической визуализации во многих областях практической медицины. Однако в таком важном направлении, как пульмонология и торакальная хирургия, УЗИ грудной клетки используется редко и в основном сводится к выявлению плевральных выпотов, хотя спектр диагностируемой патологии значительно шире. Одним из перспективных эхографических направлений является диагностика абсцессов легкого, однако как в отечественной, так и в зарубежной литературе этой проблеме уделяется недостаточное внимание 3.
Компьютерная томография также создает двухмерное изображение с высоким разрешением в виде стандартных поперечных сечений, но томографов имеется несравнимо меньше, чем ультразвуковых сканеров [6], к тому же необходимо учитывать специфику как контингента больных с гнойными деструкциями легких, так и клинической картины заболевания. Поэтому на практике абсцесс легкого обычно устанавливается на основании клинических симптомов и данных рентгенографии грудной клетки, однако с помощью этих методов не всегда можно правильно определить природу очагового затемнения в легком. Использование УЗИ позволяет получить дополнительную, а нередко и решающую информацию о заболевании, но для этого необходимо знать эхосемиотику абсцессов легкого [7, 8].
Материал и методы
УЗИ грудной клетки проводилось в продольной, поперечной и косой плоскостях сканирования в вертикальном, а при необходимости в горизонтальном положении пациента при свободном дыхании и его задержке на вдохе или выдохе. Наиболее часто применялось межреберное сканирование в поисковом или прицельном режиме. В прицельном режиме датчик устанавливался в межреберье в продольной или поперечной плоскости над предполагаемым местом контакта абсцесса с грудной стенкой.
Результаты и обсуждение
В соответствии с предложенным нами синдромным подходом к ультразвуковой диагностике заболеваний органов грудной полости абсцесс легкого включен в синдром пристеночного образования. Общим ультразвуковым признаком этого синдрома являлось наличие пристеночно расположенного патологического очага. Зона контакта с межреберьем служила акустическим окном для исследования его эхоструктуры и при достаточной площади соприкосновения давала возможность детально оценить содержимое и контуры полости деструкции.
Однако даже минимальная прослойка воздушной легочной ткани между абсцессом и грудной стенкой вызывала полное отражение ультразвука и делала внутрилегочное образование эхографически невидимым, что являлось главным ограничением метода. Однако на визуализацию абсцессов легкого оно влияло редко, поскольку в большинстве случаев гнойный очаг располагался в периферических отделах легкого и соприкасался с грудной стенкой. Абсцессы в глубине легкого, не достигавшие грудной стенки, доступны сканированию при условии безвоздушности предлежащего слоя легочной ткани. Они могли находиться в структуре пневмонического инфильтрата или долевого обтурационого ателектаза и со всех сторон окружались безвоздушной паренхимой легкого (рис. 1).
Рис. 1. Острый гнойный абсцесс в структуре массивного воспалительного инфильтрата.
Топическая диагностика проводилась в соответствии с общепринятой проекцией долей и сегментов легкого на поверхность грудной клетки. Чаще поражались S6, S10 нижней доли и S2 верхней доли. Эти сегменты широко соприкасались с грудной стенкой, и абсцесс был хорошо доступен ультразвуковому сканированию. Исключение составил лишь заднелатеральный отдел S2, перекрываемый лопаткой даже при ее отведении и недоступный визуализации из аксиллярной области.
Нами впервые была предложена оригинальная ультразвуковая классификация абсцессов легкого, основанная на оценке эхоструктуры очага деструкции, а именно на количественном соотношении гипоэхогеного гнойного экссудата и гиперэхогенных воздушных включений и характере их пространственного расположения в полости. В зависимости от эффективности спонтанного дренирования абсцесса бронхами были выделены четыре ультразвуковых варианта, которые представляют собой последовательные стадии развития очагового гнойно-деструктивного процесса в легком:
Блокированный абсцесс представлял собой раннюю, закрытую, стадию деструкции легкого с образованием гнойной полости, окруженной легочной паренхимой и не сообщавшейся с бронхиальным деревом. Эхографически он имел вид округлого очага, чаще с однородной эхоструктурой, представленной ан- или гипоэхогенным жидким содержимым с эхогенной взвесью (гнойный детрит), но без гиперэхогенных сигналов от воздуха. Взвесь различалась по эхогенности, плотности и характеру распределения в полости деструкции. Как правило, она была мелкозернистой, достаточно рыхлой и диффузно заполняла весь абсцесс, не вызывая диагностических трудностей (рис. 2).
а) Анэхогенным содержимым с мелкозернистой редкой взвесью.