Саркоидоз
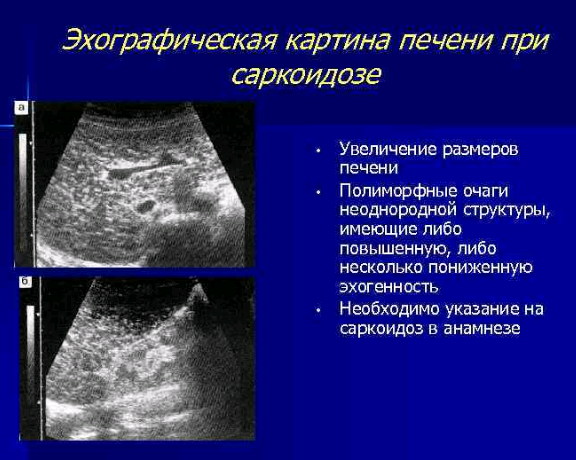
Саркоидоз – системное воспалительное заболевание неустановленной природы, при котором образуются неказеифицирующиеся гранулемы. Для него характерно мультисистемное поражение с определенной частотой вовлечения разных клеток. На месте гранулематозного воспаления наблюдается активация Т клеток. Нередко саркоидоз локализуется в печени, обычно он протекает в скрытой форме. В таком случае выявляются множественные очаговые изменения органа брюшной полости. Саркоидоз печени крайне редко приводит к портальной гипертензии и циррозу.
Возможные причины
На сегодняшний день нет подтверждения, что та или иная из названных ниже причин вызывает саркоидоз. Они описываются на уровне гипотез.
Инфекционные факторы. Согласно предположениям ученых, к триггерам заболевания можно отнести:
Факторы среды. Предполагается, что контакт с дымом, сельскохозяйственной пылью и плесенью может провоцировать гранулематозные изменения во внутренних органах.
Наследственность. Некоторые ученые считают, что у родственников больных саркоидозом повышен риск развития данного заболевания. При этом выделяют конкретные генетические причины (полиморфизм определенных генов).
Симптомы
Основными проявлениями саркоидоза являются постоянная усталость, быстрая утомляемость, снижение трудоспособности. При этом нет прямой зависимости выраженности этих симптомов от объема поражения печени или другого органа. После исчезновения гранулематозного воспаления общая слабость обычно проходит. Характерный набор симптомов также может наблюдаться при остром начале заболевания, а именно:
Диагностика
Исследование крови. Результаты общеклинического анализа могут практически не отличаться от нормальных показателей. При остром течении саркоидоза неспецифичным, но важным диагностическим критерием является повышение СОЭ.
Методы визуализации. Так как заболевание трудно обнаружить при помощи клинико-лабораторных исследований, ведущую роль в диагностике играют неинвазивные методы медицинской визуализации. Пациенту могут назначить УЗИ, МРТ или КТ.
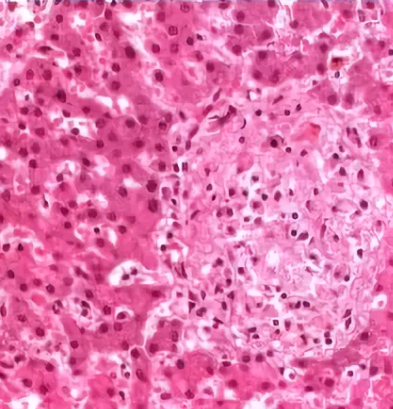
Биопсия. Саркоидоз является заболеванием, при котором исследование тканевого материала дает возможность получить важные диагностические данные.
Лечение
Целью терапии саркоидоза является предупреждение или контроль повреждения органов, облегчение симптомов и улучшение качества жизни.
Применение кортикостероидов. Это препараты первой линии выбора, которые могут назначать больным с прогрессирующим саркоидозом при выраженной симптоматике и внелегочных проявлениях заболевания. Обычно используются средства для орального приема.
Пульс-терапия. Подразумевает назначение сверхвысоких доз системных глюкокортикостероидов на короткий срок. Пульс-терапия может применяться только при тяжелом и рецидивирующем течении заболевания, для которого характерно вовлечение в патологический процесс нескольких органов.
Эфферентные методы. Обычно в рамках комплексной терапии применяется плазмаферез – удаление из кровяного русла от 500 до 1000 мл плазмы за одну процедуру. Такой метод может способствовать улучшению микроциркуляции, удалению иммунных комплексов, деблокированию клеточных рецепторов, следствием чего становится повышение чувствительности клеток к воздействию фармакологических препаратов. Обычно курс включает 3–4 сеанса плазмафереза.
Саркоидоз почек как проявляется
Глава 17. САРКОИДОЗ ПОЧЕК,
в которой вырисовывается ещё одна серьёзная дифференциально-диагностическая проблема…
Поражение почек при саркоидозе происходит чаще всего вследствие нарушений метаболизма кальция. Проявлением саркоидоза почек является гранулематозный интерстициальный нефрит, при этом нарушение функции почек варьирует от латентного до тяжёлого. Большинство исследователей интерстициальный нефрит при саркоидозе расценивали как состояние, требующее раннего назначения кортикостероидов для предупреждения развития почечной недостаточности (ПН). Наиболее частым поражением клубочков был мембранозный гломерулонефрит. Возможны, однако, и другие патологические изменения со стороны почек при саркоидозе. К сожалению, пока большинство работ носит характер описания случаев или малых групп наблюдений. Рассмотрим их в хронологическом порядке научных публикаций.
Случай мембранозной нефропатии был отмечен у больного саркоидозом лёгких, селезёнки и печени. Симптомов у больного не было, не было и отёков, несмотря на протеинурию. Лечение преднизоном привело к ремиссии поражения лёгких и селезёнки, тогда как протеинурия уменьшилась, но сохранилась. Дополнение лечения циклофосфамидом ещё больше снизило протеинурию. Авторы подчеркнули в своей работе связь между нефропатией и саркоидозом (Salomon M.I. et al., 1975). Камни в почках находили при хронически текущем саркоидозе в среднем у 10% пациентов (Kenouch S. et al., 1992). В редких случаях (2,2%) при ретроспективном исследовании и в 3,6% при проспективном — камни в почках были проявлением болезни, с которогй начиналась диагностика (Rizzato G., Colombo P., 1996).
Японские интернисты наблюдали 49-летнюю пациентку с постоянной протеинурией и гематурией. Артериальное давление, функция почек, физикальные данные и рентгенограмма органов грудной клетки не выявила патологии, но при анализах крови была отмечена умеренная тромбоцитопения, увеличение активности в сыворотке крови АПФ, лизоцима и концентрации IgA. УЗИ и РКТ брюшной полости выявили множественные узлы в селезёнке. С диагностической целью (прежде всего для исключения злокачественной лимфомы или метастазов) была произведена спленэктомия и одновременно — открытая биопсия почек. При световой микроскопии препарата селезёнки были обнаружены характерные неказеифицирующие гранулёмы, соответствующие саркоидозу. Биопсия почек показала диффузный пролиферативный гломерулонефрит с положительной окраской на IgA, преимущественно локализованной в мезангиальных участках, что соответствовало IgA нефропатии. Представленный случай наводил на мысль о патогенетической связи между саркоидозом и IgA нефропатией. (Nishiya H. et al., 1996).
Японские исследователи описали случай саркоидоза у 24–летнего мужчины. У него был увеит, на рентгенограмме органов грудной клетки были увеличены внутригрудные лимфатические узлы. Трансбронхиальная биопсия лёгких выявила неказеифицированные гранулёмы. Поскольку были отмечены нарушения функции почек, была выполнена биопсия почек, при которой также были обнаружены саркоидные гранулёмы. В моче больного определялся высокий уровень интерлейкина–6. После приёма внутрь преднизолона функция почек улучшилась, а уровень интерлейкина–6 в моче снизился. Авторы полагали, что этот цитокин играет важную роль в патогенезе развития саркоидоза почек (Maniwa K. et al., 1998). В Турции был описан случай изолированного поражения почек без гиперкальциемии, однако, по мнению авторов, это большая редкость (Utas C. et al., 1999).
Исследователи из Франции наблюдали одностороннее псевдоопухолевое образование области лоханки у 33–летнего мужчины в сочетании с гранулёматозной нефропатией. К моменту обращения больной страдал системным саркоидозом в течение 2 лет без признаков поражения почек. У него развилась почечная недостаточность вследствие интерстициальной гранулёматозной нефропатии в сочетании с локальным поражением лоханки и односторонним гидронефрозом. После курса лечения кортикостероидами функция почек значительно улучшилась. Поражение почек при саркоидозе обычно следует за гиперкальциемией и гиперкальцийурией вследствие эктопической секреции кальцитриола в саркоидных гранулёмах, наблюдается уролитиаз и нефрокальциноз, которые приводят к ХПН одновременно с развитием гранулёматозной интерстициальной нефропатии. Гломерулопатия и обструктивная нефропатия встречаются редко. Поражение лоханки можно считать исключением, но их диагностика должна быть ранней, поскольку терапия кортикостероидами даёт эффект и предупреждает развитие гидронефроза (Schillinger F. et al., 1999). Клинические проявления поражения почек при саркоидозе отличались полиморфностью. В Париже наблюдали 9 больных саркоидозом, у которых продолжительность заболевания достигала 18 лет. У 5 из них был хронический интерстициальный нефрит. У 3 больных с наличием гранулём в почках развилась ХПН. В 3 случаях применение кортикостероидов улучшило функцию почек. В 2 других случаях позднее назначение лечения было неэффективным, а в 1 случае привело к терминальной стадии ХПН. В другом случае постоянная гиперкальцийурия привела к развитию двустороннего нефролитиаза, по поводу которого была проведена двусторонняя литотрипсия (камнедробление). Ещё в 1 случае был мезангиальный гломерулонефрит и в 2 сочетание с другими заболеваниями — ретроперитонеальным фиброзом и пурпурой Шёнляйн–Геноха (Henoch-Schonlein) (Duvic C. et al., 1999).
Французские нефрологи провели ретроспективный анализ 11 случаев гистологически верифицированного саркоидоза почек у детей. У 9 из них развилась недостаточность почек, лёгкая протеинурия, преходящая стерильная лейкоцитурия. У 4 была микрогематурия, у 7 были нарушения концентрации мочи и у 3 было отмечено увеличение почки. У 1 ребёнка была гиперкальциемия и гиперкальцийурия. Гипертензии не было ни у одного из них. При световой микроскопии биоптата почек во всех случаях выявлялась интерстициальная инфильтрация мононуклеарами, у 9 — интерстициальный фиброз, у 7 — эпителиоидные гранулёмы, поражения канальцев — у 8, лёгкие поражения клубочков — у 7. Иммунофлюоресценция почек была отрицательной. 10 детей получали лечение преднизоном. Спустя 5,5 лет только у 3 из них развилась терминальная ПН, у 1 развилась ХПН после прекращения медицинского наблюдения и лечения. ПН, протеинурия, лейкоцитурия, гематурия и дефект концентрации являются основными признаками саркоидоза почек у детей. Гормональная терапия была способна предотвратить развитие терминальной ПН (Coutant R. et al., 1999). В медицинском центре университета Луизианы (Нью Орлеан, США) описан случай саркоидоза у 13–летней девочки с нефротическим синдромом. Биопсия почек обнаружила признаки мембранозной нефропатии. Ей была назначена внутривенная пульс–терапия метилпреднизолоном в сочетании с приёмом внутрь циклофосфамида, на фоне которой было отмечено уменьшение лихорадки, отёков и протеинемии. Состояние стабилизировалось, патология почек не прогрессировала. Авторы считают, что это описание первого случая мембранозной нефропатии, обусловленной саркоидозом у ребёнка (Dimitriades C. et al., 1999).
В муниципальный госпиталь Хамаока (Шизуока, Япония) был госпитализирован 65-летний мужчина с жалобами на боль в левой нижней части живота и жажду. При поступлении у него были обнаружены камни в почках, почечная недостаточность (мочевина крови 73 мг/дкл, креатинин 4,4 мг/дкл) и гиперкальциемия (13,2 мг/дкл). Рентгенография и РКТ органов грудной клетки выявили увеличение и кальцинацию лимфатических узлов корней лёгких, утолщение междолевой плевры в обоих лёгких. При гистологическом исследовании образцов, полученных при трансбронхиальной биопсии лёгких, были выявлены неказеифицирующие эпителиоидноклеточные гранулёмы. Уровень паратиреоидного гормона был нормальным, данных за злокачественное новообразование не было, что позволило поставить диагноз саркоидоз. Больному была проведена экстракорпоральная литотрипсия, трансуретральная литотомия, вливания солевых растворов, был назначен преднизолон в дозе 30 мг/сут. Это уменьшило гиперкальциемию и степень почечной недостаточности. После выписки лечение преднизолоном было продолжено, спустя 1 месяц доза гормона была снижена до 15 мг/сут. В это время у больного развилась одышка, отёк лица и стоп. Он вновь был госпитализирован для лечения застойной сердечной недостаточности. Несмотря на интенсивную терапию он скончался при явлениях тяжёлой желудочковой тахикардии. Аутопсия выявила саркоидоз сердца (Nagayama M., Chida K., 1999).
В Накано (Япония) наблюдалась 49–летняя женщина, у которой был диагностирован саркоидоз на основании двусторонней лимфаденопатии корней лёгких, биопсии лёгких, повышения в сыворотке крови уровня кальция и креатинина. Биопсия почек обнаружила признаки интерстициального нефрита и неказеифицирующие эпителиоидноклеточные гранулёмы, а также участки мембранозной трансформации. Лечение преднизолоном привело к нормализации уровня креатинина, АПФ и кальция в сыворотке крови, а также — бета–2–микроглобулина в моче. Однако по окончании лечения все эти признаки возобновились. По мнению исследователей — это был редкий случай одновременного развития мембранозной нефропатии и гранулёматозного интерстициального нефрита (Toda T. et al., 1999).
В медицинском центре Альберта Эйнштейна (Филадельфия, США) наблюдали двух чернокожих женщин с саркоидозом почек, подтверждённых биопсией. У обеих развилась тяжёлая почечная недостаточность. Лечение высокими дозами глюкокортикоидов вначале привело к улучшению, но затем почечная недостаточность усилилась, что потребовало гемодиализа. То есть преднизолон далеко не всегда предотвращал прогрессирование процесса (Tsiouris N. et al., 1999).
В Новой Зеландии в госпитале церкви Христа было проведено исследование, посвящённое определению группы больных, обращающихся к нефрологам, у которых может быть диагностирован саркоидоз, оценке вероятных причин вовлечения в процесс почек и эффективности лечения. Для этого был проведён ретроспективный анализ компьютерной базы данных. Было выявлено 19 белых больных (15 мужчин), средний возраст которых составлял 45 лет, а длительность наблюдения от 4 до 26 лет (в среднем 9,3 года). Наиболее частым проявлением была острая почечная недостаточность (у 11) во время весны или лета (14). Во всех случаях имелись системные признаки заболевания. Средний уровень креатинина плазмы крови составил 0,52 ммоль/л, а кальция — 3,01 ммоль/л. Гиперкальциемия была у 60%. 7 больным была проведена биопсия почек, была выявлена преобладающая канальцевая атрофия и интерстициальный фиброз. Выраженный гранулёматоз был у 2. Во всех случаях применение стероидов дало хороший результат. Средний уровень креатинина плазмы крови стал 0,17 ммоль/л. Попытка отойти от стероидов была предпринята во всех случаях, только 5 из которых увенчались успехом. У остальных 14 в среднем через 5 месяцев наступило обострение. Поддерживающая доза в среднем составляла 7,6 мг/сутки. Авторы работы полагали, что саркоидоз вызывал дисфункцию почек вследствие нарушения метаболизма кальция. Они отмечали, что кортикостероиды — эффективное средство лечения саркоидоза почек, но ввиду высокой частоты рецидивов требовались длительные курсы лечения (Jose M.D. et al., 1999).
Практической ценностью обладает следующая информация. Когда гиперкальциемия проявляет себя образованием камней в почках, следует оценивать активность паратиреоидного гормона. Выявление гиперпаратиреоидизма важно для предотвращения последующего образования камней и для того, чтобы избежать осложнений в других органах и системах, вызванных высоким уровнем сахара в крови. Камни у больных с гиперпаратиреоидизмом часто содержат соли апатитов в дополнение к оксалату кальция, поскольку избыток паратиреоидного гормона приводит к канальцевому ацидозу в почках. Камни, которые встречаются при саркоидозе — другом состоянии, сопровождающемся гиперкальциемией, обычно представляют собой чистый оксалат кальция. Согласно мнению сотрудников медицинской школы университета Корнелл (Нью Йорк, США), избыточная продукция 1,25–дигидроксивитамина D приводит к кишечной гиперабсорбции кальция и вторичной гипероксалатурии (Rodman J.S. et al., 2000).
В административном медицинском центре ветеранов (Вашингтон, США) находились 2 больных саркоидозом с гранулёматозным интерстициальным нефритом и постинфекционным гломерулонефритом. У обоих пациентов была тяжёлая протеинурия, гематурия и почечная недостаточность. Гистологическое исследование почек подтвердило интерстициальный нефрит и клубочковые изменения, характерные для пролиферативного гломерулонефрита, субэпителиальными горбоподобными отложениями, выявленными при электронной микроскопии. В анамнезе у одного из них была пневмония, у другого был повышен титр ASO. Стероидная терапия привела у обоих к снижению протеинемии и азотемии. Сообщения о «постинфекционном» или диффузном пролиферативном гломерулонефрите у больных саркоидозом редки. Авторы не встречали ранее работ, посвящённых сочетанию саркоидного интерстициального нефрита и постинфекционного гломерулонефрита. Следовательно, у больных саркоидозом может быть самостоятельный гломерулонефрит с нарушением функции почек (Michaels S. et al., 2000).
По мнению британских ревматологов наиболее часто встречающаяся при саркоидозе проблема с почками – это гиперкальцийурия, ведущая к нефрокальцинозу и нефролитиазу. Гранулематозная инфильтрация почек может привести к диффузному интерстициальному нефриту, на это не главная причина отказа почек. Поражение клубочков при саркоидозе редко. Они описали 33-летнюю афро-карибскую женщину, у которой за 2 месяца до обращения начались головные боли и затуманенное зрение. Её артериальное давление было 240/130, а фундоскопия показала IV степень гипертензивной ретинопатии. При дообследовании была диагностирована почечная недостаточность (Gurmin V. et al., 2002).
Французские нефрологи описали случай саркоидоза с преимущественным поражением почек саркоидозом. Почечная недостаточность разрешилась при проведении стероидной терапии. Клинические проявления были необычными — лёгкие поражены не были, но был лимфатический отек кожи (Labaye J. et al., 2003).
Интернисты из медицинской школы университета Акита опубликовали следующий случай. У 53-летнего мужчины развилась хроническая почечная недостаточность в течение прогрессирующего течения саркоидоза. Биопсия почки выявила наличие гомогенных отложений, окрашиваемых красителем конго-рот, в субэндотелиальном пространстве стенок клубочковых капилляров и стенок артерий. При электронной микроскопии в отложениях были выявлены амилоидные фибриллы. Иммунохимически было показано положительное окрашивание на амилоидный протеин (АА). Лечение преднизолоном дало слабый ответ с последующим ухудшением функции почек, потребовавшим применение гемодиализа. Авторы предположили, что опубликовано всего 5 случаев гистологически доказанного амилоидоза почек, сопровождавшего саркоидоз. Прогноз у таких пациентов крайне плохой. Амилоидоз АА-типа следует рассматривать, как редкое почечное осложнение при длительно текущем саркоидозе (Komatsuda A. et al., 2003). Поражение почек при саркоидозе не типично (
Что такое саркоидоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Короткова М. В., терапевта со стажем в 9 лет.
Определение болезни. Причины заболевания
Саркоидоз (sarcoidosis) — это системное заболевание неизвестной природы. В 90 % случаев болезнь приводит к поражению лёгких и сопровождается аутоиммунным воспалением, при котором образуются гранулёмы — крошечные скопления воспалительных клеток.
Распространённость
Саркоидоз — это болезнь молодых людей, обычно она возникает до 40 лет. Встречаются случаи позднего заболевания, но, как правило, саркоидоз развивается в 25–30 лет.
Среди афроамериканцев саркоидоз выявляют у 100 пациентов на 100 тыс. человек, в скандинавских странах — у 40–70 на 100 тыс. населения. В Корее, Китае и Австралии болезнь практически не встречается.
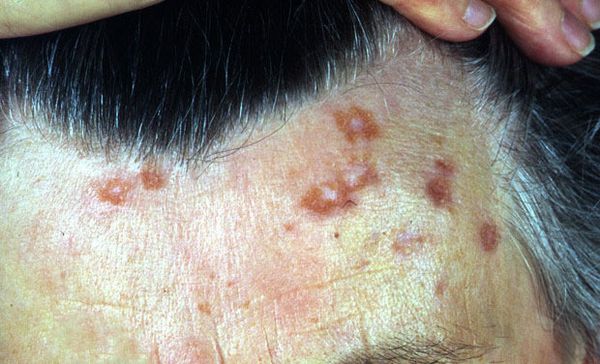
Заболевание проявляется по-разному у различных этносов: у темнокожих пациентов часто поражена кожа, а у японцев — сердечная мышца и нервная ткань (кардиосаркоидоз и нейросаркоидоз).
Причины саркоидоза
Точные причины болезни пока не установлены. Предположительно, саркоидоз может развиваться под влиянием следующих факторов:
Симптомы саркоидоза
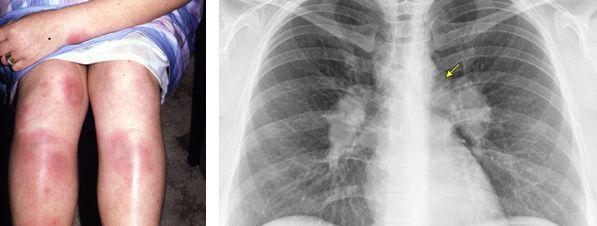
Симптомы саркоидоза могут развиваться годами. К ним относятся вялотекущий кашель, постепенное нарастание слабости и одышки. Сначала они возникают при интенсивной нагрузке, а со временем и при повседневных занятиях, например при ходьбе и надевании обуви. Но иногда симптомы появляются внезапно и так же быстро исчезают.
У некоторых пациентов с саркоидозом жалобы не возникают. В таких случаях болезнь можно быть обнаружена случайно при компьютерной томографии грудной клетки и, реже, при плановой рентгенографии.
Симптомы болезни зависят от того, какие органы поражены.
Частыми симптомами саркоидоза являются:
Неврологические симптомы при саркоидозе разнообразны. Может развиться паралич Белла — это односторонний паралич лицевого нерва, один из признаков хорошего течения заболевания. Изначально при параличе возникает боль за ухом, затем появляется слабость или паралич половины лица. Пациент перестаёт чувствовать вкус передней частью языка на поражённой стороне.
При одностороннем параличе человеку кажется, что лицо перекошено, при двустороннем оно становится как маска и ничего не выражает. Некоторым пациентам тяжело наморщить лоб или моргнуть. Из-за этого больной реже моргает, нарушается слезоотделение, что приводит к сухости глаз. Звуки кажутся более громкими, чем есть на самом деле.
Поражение нервной ткани может долго протекать бессимптомно: иногда при анализе истории болезни пациент вспоминает о первых симптомах, которые появились за 10 лет до постановки диагноза. Жалобы могут быть самыми разными: чувство тяжести в затылочной области, снижение памяти на текущие события, нарастание головной боли и менингеальные симптомы.
К менингеальным симптомам относятся:
При поражении головного мозга могут возникать приступы эпилепсии. Больной становится раздражительным, хочет изолироваться от окружающих, в том числе и от родственников. У него может развиться депрессия, тревожно-депрессивное и биполярное расстройство.
Иногда саркоидоз начинается так же, как инсульт: с нарушения речи и координации, слабости в руке или ноге с развитием неврологического дефицита. Неврологический дефицит выражается в недостаточной подвижности рук, ног и всего тела, нарушениях интеллекта, чувствительности и эмоций. Выраженность симптомов зависит от количества погибших нервных клеток и разрушенных связей между оставшимися нейронами.
Иногда в диагнозе могут быть указаны синдромы, т. е. совокупность симптомов с общими причинами и механизмом развития:
Патогенез саркоидоза
У пациентов с саркоидозом под действием раздражителя развивается иммунная реакция по типу гиперчувствительности замедленного типа. В результате в ткани скапливаются макрофаги, Т-лимфоциты, моноциты и подавляются Т-хелперы.
При этих процессах выделяется много биологически активных веществ:
Развитие фиброза в лёгких приводит к тому, что часть лёгочной ткани заменяется на соединительную и перестаёт участвовать в дыхании. Поэтому чем сильнее выражен фиброз, тем большая часть лёгких не работает и тем сложнее человеку дышать. Из-за того, что в организм не поступает достаточно кислорода, появляется одышка, с которой почти ничего нельзя сделать.
При фиброзе сердечной мышцы поражённый участок перестаёт сокращаться и сердце не может полноценно перекачивать кровь.
Классификация и стадии развития саркоидоза
Саркоидоз классифицируют в зависимости от локализации поражения и особенностей течения.
По локализации выделяют:
Формы саркоидоза по особенностям течения:
Стадии саркоидоза
Выделяют пять стадий саркоидоза органов грудной клетки. Эта классификация применяется в большинстве зарубежных и части отечественных работ. Также она включена в рекомендации по лечению саркоидоза, разработанные Международной ассоциацией по саркоидозу и лёгочным гранулематозам (WASOG).