Сцинтиграфия паращитовидных желез
Отделение лучевой диагностики
На сегодняшний день сцинтиграфию паращитовидных желез принято считать одним из самых эффективных диагностических методов, в основе которого лежит применение радиофармацевтических средств, которые имеют уникальную способность избирательно накапливаться в тканевой структуре исследуемого органа.
Информативность сцинтиграфии на порядок выше остальных методов обследования.
Показания к сцинтиграфии паращитовидных желез
Показаниями к проведению сцинтиграфии паращитовидных желез являются те ситуации, когда требуется точная диагностическая информация:
Как проводится сцинтиграфия?
Перед проведением исследования паращитовидных желез с помощью метода сцинтиграфии не нужна специальная подготовка, также не возникает необходимости соблюдать пациентом какую-либо диету или отказываться накануне процедуры от приема лекарственных препаратов.
Единственное, что может потребовать врач, это за несколько суток до запланированной процедуры не принимать йодсодержащие препараты, — это важно для того, чтобы результаты исследования оказались наиболее информативными.
Во время процедуры в организм пациента вводятся изотоп, который обладает излучением, регистрируемым на специальном оборудовании.
Радиофармацевтическое средство, введенное пациенту, активно поглощают ткани паращитовидных желез.
После того, как вещество распределится по тканям указанную область сканируют посредством специального детектора на гамме-камере. С помощью полученного изображения можно делать выводы о структурном строении желез, их функциональном состоянии, наличии отдельных узловых изменений, нарушении работы органа и жизнеспособности клеток.
Сама процедура сканирования занимает не более 20 минут, однако сам процесс обследования длится не менее 2 часов.
Радиоизотопы, которые использовались во время сцинтиграфии, в короткие сроки распадаются, пропадает их способность к облучению, они довольно быстро и беспрепятственно покидают организм, поэтому можно утверждать, что лучевая нагрузка на человека является весьма незначительной.
Проведение сцинтиграфии заключается в следующем:
Процесс исследования проходит в несколько стадий:
Даже несмотря на то, что эта диагностическая процедура безвредна для человека, к ней существуют свои ограничения и противопоказания. Итак, сцинтиграфию нежелательно проводить в следующих случаях:
В наши дни сцинтиграфия является весьма распространенным методом диагностического исследования лиц, страдающих заболеваниями эндокринной системы.
Метод совершенно не опасен для пациента, так как радиофармакологическое вещество вводится в организм в заранее специально рассчитанной дозировке.
Излучение, которое испускают радио-метки не способно оказывать повреждающего воздействия на близлежащие здоровые ткани организма.
Доза облучения будет сопоставима с рентгенологическим исследованием.
Обычно это исследование назначается как дополнительное после проведения ультразвуковой диагностики и тонкоигольной биопсии.
За последние двадцать лет метод сцинтиграфии, направленный на исследование измененных паращитовидных желез, стал более совершенным.
К его недостаткам можно отнести стоимость процедуры, — сцинтиграфия в несколько раз дороже УЗИ-исследования.
Повторно проводить сцинтиграфию паращитовидных желез можно не ранее, чем через два месяца после предыдущей, и не чаще нескольких раз в год.
Остеосцинтиграфия
Что это такое?
Остеосцинтиграфия – метод диагностики, основанный на введении в организм пациента препарата, который быстро и легко накапливается в костной ткани и содержит в своем составе изотоп (общее название – радиофармпрепарат). Вспышки излучения, который испускает изотоп, фиксируются затем с помощью специальной гамма-камеры. Этот метод позволяет изучить сразу весь скелет в отличие от рентгеновских снимков, на который имеется изображение отдельных костей. Остеосцинтиграфия является основным способом ранней диагностики первичных опухолей и метастатических поражений скелета, оценки эффективности проводимого лечения после химиотерапии и лучевой терапии злокачественной опухоли, а также дифференциальной диагностики опухолевого и воспалительного поражения костей.
Как это работает?
Суть метода состоит в том, что пораженая костная ткань накапливает радиоактивные изотопы гораздо быстрее, чем здоровая. В итоге на изображениях паталогическиеочаги в костях будут иметь вид зонповышенного или пониженного накопления (черный и белый цвет). Отмечено, что метастазы могут быть обнаружены с помощью остесцинтиграфии значительно раньше, чем при выполнении других исследований.
Показания к проведению сцинтиграфии
Как проводят исследование?
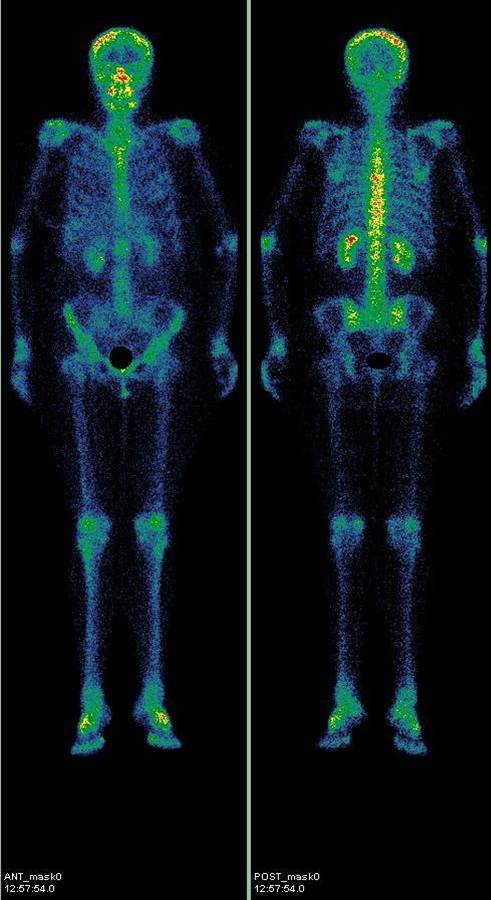
Подготовка не требуется, исследование проводится в двух проекциях, передней и задней в режиме всего тела, через 2 – 2,5 часа после внутривенного введения препарата.Перед исследованием пациенту внутривенно водят небольшую дозу радиофармпрепарата, содержащего изотоп технеция Тс99 и способного накапливаться в костной ткани, затем оценивают его распределение с помощью гамма-камеры и серии сцинтиграмм.
Опасна ли сцинтиграфия?
Хотя для проведения этого исследования и используются радиоактивные изотопы, но степень облучения пациента при сцинтиграфии настолько мала, что этот метод исследования с помощью технеция 99 можно проводить даже детям первого года жизни.За все годы клинического применения радиофармакологических препаратов в мировой практике не описано ни одной аллергической реакции. Это связано с минимальным количеством вводимого РФП, а также с его биологической инертностью. Все изотопы, применяемые для исследований, являются короткоживущими – они быстро распадаются, прекращая облучение, а РФП быстро выводятся из организма после исследования
Лучевая нагрузка не превышает уровень радиоактивного излучения, который сопровождает проведение рентгенографии грудной клетки или КТ.
Противопоказанием к сцинтиграфиискелета является беременность и наличие уже установленной индивидуальной непереносимости контрастного вещества.
Кормящие мамы могут продолжить кормление младенца спустя сутки после завершения процедуры.
После проведения исследования пациент не представляет опасности для окружающих и не должен испытывать никаких неприятных ощущений. Тем не менее, в течение 24 часов после введения препарата необходимо избегать тесных контактов с детьми и беременными женщинами, а также необходимо увеличить объем потребляемой жидкости до 2-2,5 литров.
Идём на обследование: плюсы и минусы радиоизотопной диагностики
Сплошные преимущества
В основе этого метода обследования лежит способность радиоактивных изотопов к излучению. Сейчас чаще всего проводят компьютерное радиоизотопное исследование – сцинтиграфию. Вначале пациенту в вену, в рот или ингаляционно вводят радиоактивное вещество. Чаще всего используются соединения короткоживущего изотопа технеция с различными органическими веществами.
Излучение от изотопов улавливает гамма-камера, которую помещают над исследуемым органом. Это излучение преобразуется и передается на компьютер, на экран которого выводится изображение органа. Современные гамма-камеры позволяют получить и его послойные «срезы». Получается цветная картинка, которая понятна даже непрофессионалам. Исследование проводится в течение 10–30 минут, и все это время изображение на экране меняется. Поэтому врач имеет возможность видеть не только сам орган, но и наблюдать за его работой.
Все другие изотопные исследования постепенно вытесняются сцинтиграфией. Так, сканирование, которое до появления компьютеров было основным методом радиоизотопной диагностики, сегодня применяется все реже. При сканировании изображение органа выводится не на компьютер, а на бумагу в виде цветных заштрихованных строчек. Но при этом методе изображение получается плоским и к тому же дает мало информации о работе органа. Да и больному сканирование доставляет определенные неудобства – оно требует от него полной неподвижности в течение тридцати-сорока минут.
Точно в цель
С появлением сцинтиграфии радиоизотопная диагностика получила вторую жизнь. Это один из немногих методов, который выявляет заболевание на ранней стадии. К примеру, метастазы рака в костях обнаруживаются изотопами на полгода раньше, чем на рентгене. Эти полгода могут стоить человеку жизни.
В некоторых случаях изотопы – вообще единственный метод, который может дать врачу информацию о состоянии больного органа. С их помощью обнаруживают заболевания почек, когда на УЗИ ничего не определяется, диагностируют микроинфаркты сердца, невидимые на ЭКГ и ЭХО-кардиограмме. Порой радиоизотопное исследование позволяет врачу «увидеть» тромбоэмболию легочной артерии, которая не видна на рентгене. Причем этот метод дает информацию не только о форме, строении и структуре органа, но и позволяет оценить его функциональное состояние, что чрезвычайно важно.
Если раньше с помощью изотопов обследовали только почки, печень, желчный пузырь и щитовидную железу, то сейчас положение изменилось. Радиоизотопная диагностика применяется практически во всех областях медицины, включая микрохирургию, нейрохирургию, трансплантологию. К тому же эта диагностическая методика позволяет не только поставить и уточнить диагноз, но и оценить результаты лечения, в том числе вести постоянное наблюдение за послеоперационными больными. К примеру, без сцинтиграфии не обойтись при подготовке больного к аортокоронарному шунтированию. А в дальнейшем она помогает оценить эффективность операции. Изотопы выявляют состояния, угрожающие жизни человека: инфаркт миокарда, инсульт, тромбоэмболию легочной артерии, травматические кровоизлияния в мозг, кровотечения и острые заболевания органов брюшной полости. Радиоизотопная диагностика помогает отличить цирроз от гепатита, разглядеть злокачественную опухоль на первой стадии, выявить признаки отторжения пересаженных органов.
Под контролем
Противопоказаний к радиоизотопному исследованию почти нет. Для его проведения вводится ничтожное количество короткоживущих и быстро покидающих организм изотопов. Количество препарата рассчитывается строго индивидуально в зависимости от веса и роста пациента и от состояния исследуемого органа. А врач обязательно подбирает щадящий режим исследования. И самое главное: облучение при радиоизотопном исследовании обычно даже меньше, чем при рентгенологическом. Радиоизотопное исследование настолько безопасно, что его можно проводить несколько раз в год и сочетать с рентгеном.
На случай непредвиденной поломки или аварии изотопное отделение в любой больнице надежно защищено. Как правило, оно расположено далеко от лечебных отделений – на первом этаже или в подвале. Полы, стены и потолки в нем очень толстые и покрыты специальными материалами. Запас радиоактивных веществ находится глубоко под землей в специальных просвинцованных хранилищах. А приготовление радиоизотопных препаратов производится в вытяжных шкафах со свинцовыми экранами.
Также ведется постоянный радиационный контроль с помощью многочисленных счетчиков. В отделении работает обученный персонал, который не только определяет уровень радиации, но и знает, что предпринять в случае утечки радиоактивных веществ. Кроме сотрудников отделения, уровень радиации контролируют специалисты СЭС, Госатомнадзора, Москомприроды и УВД.
Простота и надежность
Определенных правил во время радиоизотопного исследования должен придерживаться и пациент. Все зависит от того, какой орган предполагается обследовать, а также от возраста и физического состояния больного человека. Так, при исследовании сердца пациент должен быть готов к физическим нагрузкам на велоэргометре или на дорожке для ходьбы. Исследование будет более качественным, если его делать на голодный желудок. Ну и, конечно, нельзя принимать лекарственные препараты за несколько часов до исследования.
Перед сцинтиграфией костей пациенту придется выпить много воды и часто мочиться. Такая промывка поможет вывести из организма изотопы, которые не осели в костях. При исследовании почек тоже надо выпить побольше жидкости. Сцинтиграфию печени и желчных путей делают на голодный желудок. А щитовидная железа, легкие и головной мозг исследуются вообще без всякой подготовки.
Радиоизотопному исследованию могут помешать металлические предметы, оказавшиеся между телом и гамма-камерой. После введения препарата в организм надо подождать, пока тот достигнет нужного органа и распределится в нем. Во время самого исследования пациент не должен двигаться, иначе результат будет искажен.
Простота радиоизотопной диагностики дает возможность обследовать даже крайне тяжелых больных. Ее применяют и у детей, начиная с трех лет, в основном им исследуют почки и кости. Хотя, конечно, дети требуют дополнительной подготовки. Перед процедурой им дают успокаивающее, чтобы во время исследования они не вертелись. А вот беременным радиоизотопное исследование не проводят. Это связано с тем, что развивающийся плод очень чувствителен даже к минимальной радиации.
Сцинтиграфия костей скелета (остеосцинтиграфия)
Наши специалисты свяжутся с вами в ближайшее время
Сцинтиграфия костей скелета (остеосцинтиграфия) – это исследование метаболизма (обмена веществ) костной ткани с помощью радиофармацевтических препаратов (РФП), которые накапливаются в костях скелета. Радиофармпрепарат вводится внутривенно и накапливается в костной ткани, затем излучение от накопившегося препарата улавливается детекторами регистрирующего прибора (гамма-камеры).
Что показывает?
С помощью сцинтиграфического обследования, в основе которого лежит лучевая диагностика, врачи выявляют различные патологии, недоступные другим диагностическим методам, в том числе на ранних стадиях развития:
Если речь идет сцинтиграфии при онкологии, важно понимать, что данный метод позволяет выявлять динамику лечения, а значит, подтверждает его эффективность или свидетельствует о необходимости смены назначений.
Подготовка к сцинтиграфии костей скелета: не требуется.
В течение часа после введения РФП Вас попросят выпить 1 литра питьевой воды, так как это необходимо для улучшения накопления препарата в костях скелета и снижения лучевой нагрузки. Непосредственно перед исследованием необходимо опорожнить мочевой пузырь.
Показания к проведению сцинтиграфии костей скелета:
Противопоказания:
беременность. Грудное вскармливание необходимо прервать на 48 часов от момента введения РФП.
Особенности проведения сцинтиграфии костей скелета:
Исследование проводится через 3 часа после введения РФП. Занимает от 10 до 30 минут. Заключение выдается в день исследования.
Пациентам, приходя на исследование, необходимо с собой иметь выписки из историй болезни или амбулаторную карту, заключения (если имеются) по результатам рентгенологических исследований, КТ, МРТ, а также результаты предыдущих сцинтиграфических исследований.
Используемые радиофармацевтические препараты (РФП): диагностику заболеваний костей скелета проводят с меченными фосфатными комплексами, которые прочно связываются с кристаллами гидроксиапатита и незрелым коллагеном. В качестве метки используется 99мТс, который имеет короткий период полураспада – всего 6 ч. Гамма-кванты покидают организм и регистрируются детекторами прибора, в результате после компьютерной обработки получается изображение.
Нормальная сцинтиграмма костей скелета в передней и задней проекции:
Метастазы различных опухолей в кости
Многие опухоли метастазируют в кости. В первую очередь подозрение на метастатическое поражение скелета возникает при раке молочной и предстательной желез, раке легкого, почек и некоторых других. Особую настороженность следует проявлять при увеличении уровня онкомаркеров, например: ПСА (простатспецифический антиген), СА 15-3 и некоторых других. После консервативного лечения или хирургического удаления опухоли рекомендуется динамическое наблюдение за состоянием костной ткани. Сцинтиграфию следует проводить первые 2 раза с промежутком 6-8 месяцев, затем, при нормальном результате исследования, через 1–2 года. Уточнять необходимость проведения повторных исследований нужно у специалиста-радиолога или Вашего лечащего врача.
К достоинствам радионуклидной диагностики следует отнести возможность выявления патологии костной ткани до развития клинических и рентгенологических признаков поражения костей.
Воспалительные и травматические изменений костной ткани
Одним из показаний к проведению радионуклидных исследований костной системы (сцинтиграфии костей) являются воспалительные изменения костной ткани. Метод позволяет определить распространенность процесса, выявив очаги воспаления в костях и суставах во всем скелете, даже на ранних стадиях заболевания. На рентгенограммах при остеомиелитах, как правило, определяется меньшая распространенность процесса, чем на самом деле. Сцинтиграфия же показывает истинные размеры воспалительного очага.
Кроме того, с помощью этого метода можно выявлять переломы и оценивать, насколько хорошо происходит их заживление. Часто переломы костей являются случайной находкой, например переломы ребер у пациентов с распространенным остеопорозом. В ряде случаев удается выявить нарушение целостности костей на ранних стадиях, когда рентгенологическое исследование не позволяет этого сделать, например переломы ладьевидной кости, ребер.
Остеосцинтиграфия в ортопедии и вертебрологии
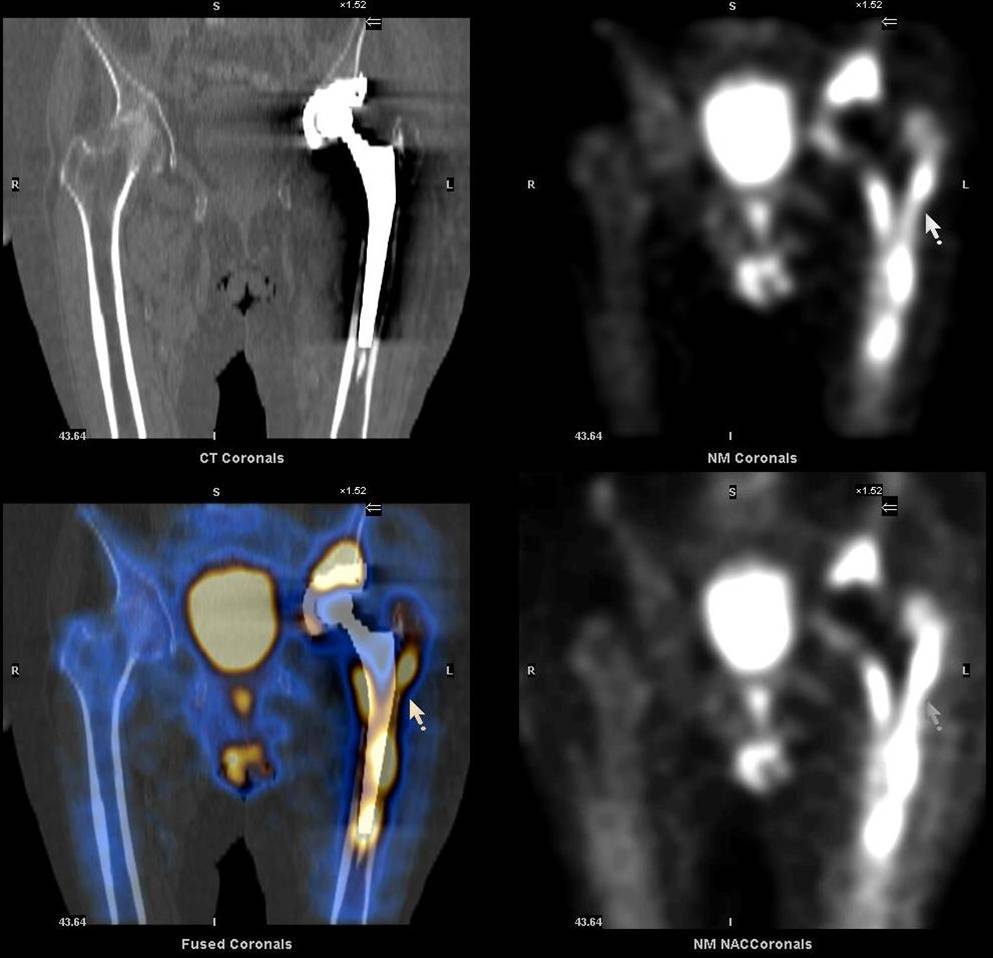
При протезировании суставов или установке металлоконструкций в позвоночник сцинтиграфия костей скелета позволяет выявить механическую нестабильность компонентов протеза (расшатывание) либо воспалительный процесс вокруг протеза или металлоконструкции. В отличие от других методов исследования (рентген, КТ, МРТ) сцинтиграфия костей скелета позволяет определить интенсивность протекания воспалительного процесса в различных участках кости.
Дополнительное проведение ОФЭКТ/КТ с возможностью посрезового анализа изображения, позволяет более точно локализовать область повреждения, что дает возможность своевременно провести необходимое лечение. Преимущества ОФЭКТ/КТ по сравнению с планарной сцинтиграфией: отсутствие суммации (посрезовый анализ накопления радиофармпрепарата), и точная локализация благодаря совмещению радионуклидного и КТ-изображений.
Как проходит восстановление после процедуры?
Обследование проводится в гамма-камере, которая радиоактивными лучами просвечивает организм человека, выявляя радиофармпрепарат в костях и суставах. Несмотря на кажущуюся сложность, процедура не дает никаких вредных последствий и сразу после диагностики пациент может вернуться к привычному образу жизни. Из рекомендаций на реабилитационный период можно выделить контроль достаточного употребления жидкости в первые сутки (чем больше – тем лучше), а также соблюдение мер качественной личной гигиены – тщательное купание, стирка всех вещей.
Где сделать сканирование скелета?
Выбирая место, где сделать сцинтиграфию, важно доверить процедуру опытным профессионалам, которые максимально корректно проведут дорогостоящее обследование и гарантируют информативность результатов. Еще одним фактором в пользу выбора ЦКБ РАН в Москве является наличие современного оборудования, которое воздействует на пациентов минимально возможной для информативного обследования дозой облучения.
Вредна ли сцинтиграфия костей скелета?
Во время обследования пациент получает минимальную дозу облучения, говоря о том, как часто можно делать сцинтиграфию, большинство специалистов сходятся во мнении – хоть каждый месяц. Абсолютным противопоказанием является беременность пациентки, если же она кормит ребенка грудью, а обследование не терпит отлагательств, после сцинтиграфии рекомендуется в течение суток сцеживать молоко, и лишь потом возвращаться к обычному кормлению.
Вопрос врачу: что такое сцинтиграфия?
Вопрос врачу: что такое сцинтиграфия?
В Рубрике «Вопрос врачу» сегодня – заведующая отделением радиоизотопной диагностики Екатерина Игоревна Денисенко-Канкия
Что такое сцинтиграфия щитовидной железы?
При сцинтиграфии щитовидной железы врач вводит пациенту микроскопическую дозу радиоактивного вещества (пертехнетат технеция) в вену, которая захватывается щитовидной железой. Препарат накапливается, прежде всего, в метаболически активных областях. Излучение, исходящее от него, можно обнаружить с помощью специальной камеры (гамма-камеры) и графически отобразить на компьютере (сцинтиграмма).
Когда и зачем делать сцинтиграфию щитовидной железы?
Врач может порекомендовать его пациенту с подозрением на патологию щитовидной железы в рамках последующего лечения или в ответ на опасения по поводу рисков, которые могут вызвать рак щитовидной железы.
Видите, на фотографии, бабочку на экране компьютера? Так выглядит щитовидная железа в норме, но к сожалению, так бывает не всегда.
Существует такое понятие как холодные, теплые и горячие узлы. Мы постараемся простым, так скажем немедицинским языком, немного рассказать Вам, что же это такое:
Холодный узел — это область в ткани щитовидной железы, которая не накапливает или почти не накапливает радиофармпрепарат (низкоактивное радиоактивное вещество, вводимое для исследования). Следовательно, эта ткань менее активна, чем остальная часть щитовидной железы. Это может произойти, например, со злокачественной опухолью, а также с кистой или воспалением.
Теплый узел — в теплом узле радиофармпрепарат накапливается немного сильнее, чем в остальной ткани щитовидной железы. Это может быть доброкачественная опухоль (редко злокачественная).
Горячий узел — это область щитовидной железы, в которой интенсивно накапливается радиофармпрепарат. Это говорит о доброкачественной опухоли, которая ускользает от нормального контроля организма и вырабатывает гормоны щитовидной железы, совершенно независимо от текущей потребности (автономия щитовидной железы).
При каких заболеваниях важна сцинтиграфия щитовидной железы?
Как проводится сцинтиграфия щитовидной железы?
Перед сцинтиграфией щитовидной железы лечащий врач проконсультируется с Вами и проинформирует, например, о преимуществах и рисках сцинтиграфии щитовидной железы. Он также спросит, есть ли у вас какие-либо ранее существовавшие заболевания или какие лекарства Вы принимаете. Потому что лекарства для щитовидной железы и йодсодержащие препараты (такие как амиодарон — средство от сердечной аритмии) могут повлиять на результаты исследования, например, препятствуя проникновению радиофармпрепарата в ткань щитовидной железы, то есть блокируя ее и соответственно деформируя результаты исследования. Поэтому перед проведением сцинтиграфии щитовидной железы может потребоваться отменить прием этих препаратов.
Сцинтиграфия щитовидной железы проводится в положении лежа. Обследование совершенно безболезненно. Продолжительность исследования 5–25 минут после инъекции. Длительность получения изображения от 5-15 минут.
Есть ли противопоказания к исследованию?
Во время беременности и кормления грудью сцинтиграфия щитовидной железы не проводится. Если грудное вскармливание необходимо, его следует прекратить.